Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS) im Erwachsenenalter
Eine übersicht mit Schwerpunkt auf leitliniengerechter Diagnostik und Behandlung
Abstract
Zusammenfassung. Die Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS) ist eine Störung der neuronalen und mentalen Entwicklung des Kindes- und Jugendalters. In vielen Fällen persistiert die Störung jedoch bis in das Erwachsenenalter. Die Störung ist neben den Kernsymptomen Aufmerksamkeitsstörung, Impulsivität und Hyperaktivität bzw. innere Unruhe auch von Störungen der Affektregulation und der exekutiven Funktionen gekennzeichnet. Daher zeigen Patient_innen Funktionseinschränkungen in sämtlichen Lebensbereichen und haben ein höheres Risiko für die Entwicklung komorbider Störungen. Die deutsche S3-Leitlinie „Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS) im Kindes-, Jugend- und Erwachsenenalter“ empfiehlt die Kombination medikamentöser und psychosozialer Interventionen zur Behandlung der Patient_innen. Für den Bereich des Erwachsenenalters konnten in kontrollierten Studien besonders verhaltenstherapeutische Behandlungskonzepte positive Effekte hinsichtlich der Kompensation funktioneller Beeinträchtigungen im Alltag und der Reduktion komorbider Affekt- und Angststörungen aufzeigen.
Abstract. Attention-deficit/hyperactivity disorder (ADHD) is a neurodevelopmental disorder that occurs during childhood and adolescence. In many cases, however, the disorder persists into adulthood. In addition to the core symptoms of inattention, impulsivity and restlessness, the adult disorder is also characterized by affective dysregulation and impairment of executive functions. Patients show functional limitations in their daily lives and an increased risk of comorbid disorders. The German S3 guidelines suggest a combination of medication and psychosocial interventions. In controlled studies, cognitive-behavioral therapy (CBT) in particular showed positive effects in compensating for functional impairments and treating comorbid internalizing symptoms in adults.
Das Störungsbild der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung
Einführung
Die Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (AD HS) nach DSM-5 (Diagnostic and Statistical Manual of Mental Disorders) ist eine neuronale und mentale Entwicklungsstörung mit Beginn im Kindes- und Jugendalter. Die Kernsymptome Aufmerksamkeitsstörung, Hyperaktivität und Impulsivität treten erstmals vor dem Alter von 12 Jahren in einem unangemessenen Ausmaß über mindestens 6 Monate beständig auf und sind nicht mit dem Entwicklungsstand des Kindes zu vereinbaren. Die Symptomatik ist situationsübergreifend und wirkt sich negativ auf das familiäre und schulische Funktionsniveau der Kinder aus. In vielen Fällen persistiert die Störung bis in das Erwachsenenalter und es treten weitere Störungen auf, z. B. der Affektregulation, der exekutiven Funktionen, des Selbstkonzepts und der Interaktion. Diese Problembereiche können sich z. T. als komorbide Störungen manifestieren und die Diagnostik und Therapie erschweren.
Symptomatik
In Deutschland finden die Kriterien nach ICD-10 (International Statistical Classification of Diseases and Related Health Problems; Dilling, 2015) im klinischen Alltag Anwendung. Da sich die Symptombeschreibungen in der ICD-10 auf das Kindesalter beschränken, ist es für den diagnostischen Prozess hilfreich, das amerikanische Klassifikationssystems DSM-5 (Falkai, Wittchen & Döpfner, 2018) ergänzend hinzuzuziehen. Im DSM-5 wurden die Diagnosekriterien für ADHS aktualisiert und es liefert zusätzliche Symptombeschreibungen für das Erwachsenenalter, welche in Tabelle 1 aufgelistet sind. Dabei werden drei Erscheinungsbilder einer ADHS berücksichtigt: das gemischte Erscheinungsbild, das vorwiegend unaufmerksame Erscheinungsbild und das vorwiegend hyperaktive-impulsive Erscheinungsbild. Die Unterschiede bezüglich der Diagnosen nach ICD-10 und DSM-5 werden in Tabelle 2 dargestellt.


Epidemiologie
In Deutschland liegt die Prävalenz der ADHS im Erwachsenenalter bei 4.7 % (de Zwaan et al., 2012). Allerdings erfolgten bisherige Schätzungen anhand der Kriterien des DSM-IV. Neuere Studien ermittelten um bis zu 30 % höhere Prävalenzraten, wenn das aktualisierte DSM-5 die Grundlage für die Diagnostik bildete (Bitter et al., 2019; Matte et al., 2015). Während im Kindesalter die Prävalenzraten der Jungen höher sind (Scheidt-Nave, Ellert, Thyen & Schlaud, 2007), ist das Geschlechterverhältnis im Erwachsenenalter ausgeglichen (de Zwaan et al., 2012).
Dass ADHS sich nicht „verwächst“ und nicht nur eine Störung des Kindes- und Jugendalters ist, konnte schon in den 1980er- und 1990er-Jahren aufgezeigt werden (Mannuzza, Klein, Bessler, Malloy & LaPadula, 1993; Weiss, Hechtman, Milroy & Perlman, 1985). In einer 2010 veröffentlichten Studie (Kessler et al., 2010) persistierte das Vollbild der ADHS bei 45.7 % der Betroffenen bis in das Erwachsenenalter. In einer deutschen Stichprobe (Lara et al., 2009) lag der Wert sogar bei 67.9 %, wobei eine schwere Ausprägung kindlicher ADHS-Symptome, das Vorliegen des gemischten Erscheinungsbildes (Aufmerksamkeitsstörungen und Hyperaktivität/Impulsivität), drei oder mehr komorbide Störungen des Kindes- und Jugendalters, väterliche Angststörungen und elterliche dissoziale Persönlichkeitsstörungen mit einer höheren Persistenzrate einhergingen. Auch stehen familiäres Auftreten der ADHS und aversive psychosoziale Umstände in der Kindheit im Zusammenhang mit einer hohen Persistenz im Erwachsenenalter (Uchida, Spencer, Faraone & Biederman, 2018).
Wie bereits erwähnt zeigen sich Leidensdruck und Funktionsbeeinträchtigungen häufig in diversen Lebensbereichen. Betroffene haben eine höhere Wahrscheinlichkeit, den Arbeitsplatz zu verlieren, besitzen häufiger einen niedrigeren Bildungsabschluss und erfahren mehr Trennungen und Konflikte in der Partnerschaft (Rösler & Retz, 2007).
Komorbiditäten
Laut einer 2017 veröffentlichten weltweiten WHO-Studie (N = 26 744) wurde bei 23 % der ADHS-Patient_innen eine Komorbidität, bei 14 % zwei und bei weiteren 14 % drei Komorbiditäten festgestellt (Fayyad et al., 2017). Dabei handelte es sich vorrangig um affektive Störungen (22 %), Angststörungen (34 %), Substanzgebrauchsstörungen (11 %) und andere Verhaltensstörungen (15 %, z. B. Impulskontrollstörungen, antisoziale Persönlichkeitsstörung). Weiterhin sind Schlafstörungen (Brevik et al., 2017), Adipositas (Cortese et al., 2016) und somatische Erkrankungen (z. B. Diabetes, Asthma, Migräne) (Instanes, Klungsøyr, Halmøy, Fasmer & Haavik, 2018) mit ADHS assoziiert. Die S3-Leitlinien (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften, 2018) empfehlen daher, den Behandlungsplan auf komorbide Störungen abzustimmen. Dabei soll die Störung mit der höchsten Beeinträchtigung priorisiert und leitliniengerecht behandelt werden.
ätiologiemodelle
Die ätiologie der ADHS ist bisher nicht vollständig geklärt. Es wird von einem multifaktoriellen Modell ausgegangen, in dem verschiedene Faktoren die Entstehung und den Verlauf der ADHS prägen (siehe vertiefend dazu auch die Abschnitte „Neuropsychologische Befunde“ und „Neurobiologische Auffälligkeiten“).
Zunächst besteht ein genetisch bedingtes Risiko, eine ADHS zu entwickeln. Familien-, Zwillings- und Adoptionsstudien zeigen eine Heritabilität von ca. 74 % (Faraone & Larsson, 2019). Die Erblichkeit ist vermutlich auf mehrere Genvarianten mit jeweils kleinen Effekten auf assoziierte Neurotransmitter, wie Katecholamine und Serotonin (Faraone & Mick, 2010), zurückzuführen. Da aber diesbezügliche genomweite Assoziationsstudien noch keine Signifikanz zeigen, wird überlegt, ob die gefundene katecholaminerge Dysregulation möglicherweise eine sekundäre Kompensation der primären (noch unklaren) ätiologie der ADHS darstellt (Faraone & Larsson, 2019).
Weiterhin stehen Umweltbedingungen im Verdacht, an der Entwicklung einer ADHS beteiligt zu sein. In Untersuchungen konnte ein ätiologisch positiver Zusammenhang zwischen mütterlichem Nikotin- (Sourander et al., 2019), Alkohol- (Eilertsen et al., 2017) und Drogenkonsum während der Schwangerschaft sowie prä-, peri- und postnatalen Komplikationen aufgezeigt werden (Milberger, Biederman, Faraone, Guite & Tsuang, 1997). Auch ein niedriges Geburtsgewicht (Botting, Powls, Cooke & Marlow, 1997) und frühe körperliche und soziale Deprivation werden als Risikofaktoren für das Auftreten von ADHS in der Kindheit angesehen (Laucht et al., 2007; Stevens et al., 2008).
Fortführende Studien zu Gen-Umwelt-Interaktionen bei ADHS konnten zeigen, dass Kinder und Jugendliche mit einer bestimmten Variante des Dopamin-D4-Rezeptors (DRD4 7repeat polymorphism), die wenig stimulierende mütterliche Betreuung im Säuglingsalter erfuhren, eine stärker auftretende ADHS-Symptomatik aufwiesen als Kinder ohne diesen Polymorphismus. Zugleich zeigten 7r-Allelträger weniger ADHS-Symptome, wenn sie einer anregenden frühen Fürsorge ausgesetzt waren (Bakermans-Kranenburg & van Ijzendoorn, 2006; Nikitopoulos et al., 2014). Dies veranschaulicht die multifaktorielle Annahme der Genese bzw. des Verlaufs der ADHS.
Das kognitiv-behaviorale Erklärungsmodell
Das folgende Erklärungsmodell zeigt den Zusammenhang zwischen den neuropsychologischen Kernsymptomen, den kognitiv-verhaltensbezogenen Mustern und den daraus folgenden Funktionsstörungen (Safren, Sprich, Chulvick & Otto, 2004).
Abbildung 1 verdeutlicht den Teufelskreis einer unbehandelten ADHS. Die Kernsymptome der ADHS (1) können das Erlernen adäquater Kompensationsstrategien (5) erschweren, was dazu führen kann, dass Betroffene in akademischen und psychosozialen Anforderungssituationen hinter ihren eigentlichen Möglichkeiten zurückbleiben (6). ADHS-Patient_innen setzen in der Alltagsbewältigung häufiger maladaptive Strategien, wie vermeidendes, konfrontatives und insgesamt weniger lösungsorientiertes Verhalten, ein als gesunde Personen (Young, 2005). Studien belegen, dass Betroffene niedrigere akademische Leistungen (Voigt et al., 2017), durchschnittlich geringer qualifizierende Bildungsabschlüsse und häufiger Arbeitslosigkeit (de Zwaan et al., 2012; Rösler & Retz, 2007) aufweisen. Sie haben häufiger Konflikte im beruflichen und privaten Bereich (Rösler & Retz, 2007) und es fällt ihnen schwerer, enge Freundschaften zu knüpfen bzw. soziale Beziehungen aufrechtzuerhalten (Barkley, Fischer, Smallish & Fletcher, 2006). Insgesamt schätzen ADHS-Patient_innen ihre Lebensqualität als reduzierter ein (Coghill, Banaschewski, Soutullo, Cottingham & Zuddas, 2017). Es konnte gezeigt werden, dass die Beschwerden, Einschränkungen und psychosozialen Folgen (mindestens) bis in das mittlere Erwachsenenalter (47 bis 54 Jahre) fortbestehen (Das, Cherbuin, Butterworth, Anstey & Easteal, 2012).
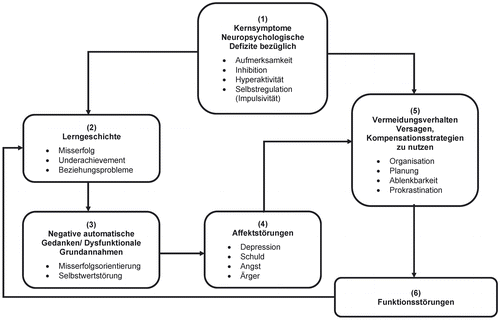
Weiterhin können sowohl die Kernsymptome (1) als auch die beschriebenen Funktionsstörungen (6) zu einer negativen Lerngeschichte (2) führen. Fehlende Zielerreichung, Underachievement und zwischenmenschliche Beziehungsprobleme (z. B. Unverständnis, Kritik, Ablehnung) begünstigen die Entwicklung negativer automatischer Gedanken (3), wie z. B. „Ich schaffe das nicht“; „Ich werde wieder scheitern“, die in Misserfolgsorientierung und Selbstwertstörungen münden (Philipsen et al., 2017). Wenn den Patient_innen keine Erklärung für ihre Defizite zur Verfügung steht, sie vielleicht schlicht nicht wissen, dass sie an einer ADHS leiden, können sie dazu neigen, sich selbst die Schuld für ihren Misserfolg zu geben. Dies wiederrum kann zu erlernter Hilflosigkeit und der Antizipation des Scheiterns führen und das Risiko für Depression (4) erhöhen (Young, Bramham, Gray & Rose, 2008). Affektstörungen (4) bzw. andere komorbide Störungen können zusätzlich den Aufbau notwendiger Kompensationsmechanismen behindern (5) und somit Prokrastination, Ablenkung und Vermeidung fördern. Funktionsstörungen können somit chronifizieren.
Neuropsychologische Befunde
So unterschiedlich wie das Erscheinungsbild der ADHS, so heterogen präsentieren sich neuropsychologische Befunde und Modelle. Studien berichten von einem breiten und diversen Spektrum kognitiver Auffälligkeiten bei Personen mit ADHS, wobei die große Variabilität zwischen Personen auffällt. In der metaanalytischen Zusammenschau werden die stärksten (vom Ausmaß her aber als gering bis moderat einzuschätzenden) Einschränkungen in den Bereichen Aufmerksamkeit, Gedächtnis und Verhaltenskontrolle berichtet (Boonstra, Oosterlaan, Sergeant & Buitelaar, 2005; Hervey, Epstein & Curry, 2004; Mowinckel, Pedersen, Eilertsen & Biele, 2015; Schoechlin & Engel, 2005). Häufige Unterschiede zwischen Erwachsenen mit ADHS im Vergleich zu gesunden Proband_innen finden sich v. a. im Bereich von Daueraufmerksamkeit (Gmehlin et al., 2016; Marchetta, Hurks, de Sonneville, Krabbendam & Jolles, 2008; Salomone, Fleming, Bramham, O’Connell & Robertson, 2020), aber auch der selektiven Aufmerksamkeit (Tucha et al., 2008; Tucha et al., 2017) oder der geteilten Aufmerksamkeit (Salomone et al., 2020; Tucha et al., 2008). Es gibt aber auch Studien, die keine reduzierten Leistungen feststellen (Roberts, Ashinoff, Castellanos & Carrasco, 2018). Außerdem gibt es Hinweise, dass ADHS-Patient_innen unter bestimmten Bedingungen in der Lage sind, sehr lange und hoch konzentriert zu arbeiten und dass sie eine solche Hyperfokussierung sogar öfter erleben als gesunde Erwachsene (Hupfeld, Abagis & Shah, 2019). Neben Vigilanz, Aufmerksamkeitsprozessen und Shifting erscheinen Defizite in der Inhibition besonders relevant. So wurden mit verschiedenen Testverfahren (z. B. dem Continous Performance Test, CPT oder mit Stop-Signal-Verfahren) schlechtere, wenn auch nicht immer signifikant schlechtere motorische und kognitive inhibitorische Leistungen bei Erwachsenen mit ADHS im Vergleich zu gesunden Erwachsenen gefunden (Lijffijt, Kenemans, Verbaten & van Engeland, 2005). Inhibitionsdefizite führen u. a. zu Beeinträchtigungen des Arbeitsgedächtnisses und der Selbstregulation von Affekten und Motivation und behindern fortführend die Handlungskontrolle und -planung (Barkley, 1997).
Die Gemeinsamkeit der gefundenen Auffälligkeiten wird überwiegend in einem Defizit in frontostriatalen, fronto-parietalen und fronto-cerebellären Netzwerken gesehen (siehe nachfolgender Abschnitt), was sich auf funktioneller Ebene v. a. in Defiziten komplexer Aufmerksamkeits- und exekutiver Funktionen darstellt (Philipp-Wiegmann, Retz-Junginger, Retz & Rösler, 2012). Die Studienlage bezüglich signifikanter Leistungsunterschiede in neuropsychologischen Funktionen, sowohl zwischen ADHS-Patient_innen und Gesunden als auch zwischen verschiedenen Erscheinungsbildern von ADHS-Patient_innen untereinander, ist allerdings ausgesprochen heterogen (Philipp-Wiegmann et al., 2012; Salomone et al., 2020; Schmidt & Petermann, 2012; Tucha et al., 2008). Ursächlich dafür können u. a. die eingesetzten unterschiedlichen standardisierten Erhebungsverfahren sein. Weiterhin unterliegen insbesondere Untersuchungsverfahren für exekutive Funktionen dem Aufgabenreinheitsproblem, indem für die Lösung der Aufgaben niemals nur die eine gewünschte Funktion notwendig ist, sondern auch immer die Leistung anderer kognitiver Prozesse und mehrerer exekutiver Funktionen mitgemessen wird (Reinelt & Petermann, 2018). Zusätzlich gibt es Hinweise, dass Belohnung und körperliches Aktivierungsniveau Einfluss auf die Leistungsfähigkeit von ADHS-Patient_innen besitzen (Kallweit, Paucke, Strauß & Exner, 2021). Einige Modelle gehen inzwischen insgesamt von unterschiedlichen Subgruppen von ADHS-Patient_innen mit differenziellen Leistungsprofilen und einer Interaktion zwischen kognitiven und motivationalen Faktoren aus (Biederman et al., 2008; Sonuga-Barke, 2002; Sonuga-Barke, Bitsakou & Thompson, 2010). Neben der fehlenden Abgrenzbarkeit eines ADHS-typischen neuropsychologischen Defizitprofils gegenüber der Leistungsvarianz in gesunden Populationen fällt auch die Abgrenzung gegenüber neuropsychologischen Leistungsdefiziten bei anderen psychischen Störungen schwer (Walker, Shores, Trollor, Lee & Sachdev, 2000). Insgesamt finden sich bei erwachsenen Personen mit ADHS weitreichende und heterogene kognitive Leistungsdefizite, die nicht einem einheitlichen Leistungs-(defizit-)profil zugeordnet werden können (Boonstra et al., 2005; Hervey et al., 2004). Es finden sich zudem wenig Korrespondenzen zwischen testpsychologisch gemessenen Einschränkungen und subjektiv oder objektiv im Alltag feststellbaren Leistungsbeeinträchtigungen (Barkley & Murphy, 2011; Kamradt, Ullsperger & Nikolas, 2014). Daher sind neuropsychologische Testverfahren für die Individualdiagnostik bei Erwachsenen mit ADHS nur begrenzt, eher als zusätzliche Informationsquelle einsetzbar (siehe Abschnitt „Diagnostik“). Ein erheblicher Anteil von erwachsenen Patient_innen mit ADHS erreicht in formalen neuropsychologischen Tests unauffällige Werte. Dabei ist zu beachten, dass Testsituationen hochgradig strukturiert und meist recht kurz sind. Sie bilden die im Alltag erfahrbaren kognitiven Einschränkungen also nur bedingt ab und unterschätzen sie daher eher.
Neurobiologische Auffälligkeiten
Innerhalb eines multifaktoriellen systemischen Modells der ADHS wird das Störungsbild heute am ehesten im Sinne einer diskreten Entwicklungsverzögerung oder -störung von neuronalen Netzwerken verstanden. Strukturelle und funktionelle Korrelate dessen finden sich auch noch bei erwachsenen Personen mit ADHS in bildgebenden Studien. Häufig berichtet wurden eine allgemeine geringfügige Volumenreduktion des Gehirns sowie regional betonte Volumenreduktionen im präfrontalen Kortex, in den Basalganglien und im Kleinhirn (Renner et al., 2008). In funktionell-bildgebenden Studien zeigten sich bei Erwachsenen mit ADHS, ähnlich wie bei Kindern und Jugendlichen, Dysfunktionen in frontostriatalen und ventromedialen Netzwerken, z. B. während der Bearbeitung von Aufgaben, die anhaltende Aufmerksamkeit und Motivation erforderten (Cubillo, Halari, Smith, Taylor & Rubia, 2012). Bildgebende Studien mit Liganden bestätigen in frontostriatalen Regionen Dysfunktionen der dopaminergen übertragung, z. B. erhöhte Bindungskapazitäten des präsynaptischen Dopamin-Transporters (DAT), die vermutlich auf eine genetisch bedingte erhöhte Dichte desselben zurückzuführen sind und durch Stimulanzien wie Methylphenidat (welches DAT blockiert) deutlich reduziert werden (Krause, Krause, Dresel, La Fougère & Ackenheil, 2006).
Weitere Hinweise auf veränderte neurale Aktivität liefern neurophysiologische Studien. Hier wurde zumindest bei einem Teil der Erwachsenen mit ADHS ein verlangsamtes quantitatives Elektroenzephalogramm (QEEG) in Ruhe nachgewiesen (Bresnahan & Barry, 2002). Veränderte evozierte Potenziale (z. B. eine reduzierte Amplitude in der kontingenten negativen Variation [CNV], einem langsamen antizipatorischen Potenzial) korrespondieren mit behavioralen Auffälligkeiten in kognitiven Vorbereitungs- und Orientierungsprozessen (McLoughlin et al., 2010).
Die beschriebenen Abweichungen sind alle weder spezifisch für ADHS noch regelhaft in gleicher Art bei jeder betroffenen Person vorhanden. Daher kann derzeit nicht von einem einheitlichen Verständnis der neurophysiologischen Mechanismen der ADHS-Symptomatik gesprochen werden. Vielmehr erscheint es wahrscheinlich, dass multiple und additiv oder in Wechselwirkung wirkende strukturelle und funktionelle neurale Veränderungen die Vulnerabilität für die Störung bedingen. Für die Individualdiagnostik sind bildgebende und neurophysiologische Befunde somit wenig geeignet.
Diagnostik
Multimodale Diagnostik
Es zeigt sich, dass ADHS im Erwachsenenalter unterdiagnostiziert und zu wenig behandelt wird (Ginsberg, Quintero, Anand, Casillas & Upadhyaya, 2014). Aufgrund der beschriebenen persönlichen Folgen einer unbehandelten ADHS und den damit verbundenen höheren Behandlungs- und Folgekosten (Maia et al., 2015) ist eine gesicherte Diagnosestellung für eine störungsspezifische Therapie unabdingbar. Jedoch ist die Diagnosestellung komplex und zeitaufwendig. Bedingt durch die Heterogenität der ätiologie zeigt sich ein heterogenes Erscheinungsbild der ADHS. Zusätzlich finden sich die Beschwerden auch in der Normalbevölkerung und bei anderen Störungsbildern.
Grundsätzlich erforderlich ist, dass die Diagnosekriterien der ADHS schon in der Kindheit vorhanden waren. Wurde die Diagnose zu diesem Zeitpunkt nicht gestellt, erfolgt die Einschätzung der Symptome und Beeinträchtigungen retrospektiv auf Grundlage einer komplexen Befunderhebung. Diese besteht aus einer psychiatrischen bzw. psychotherapeutischen Untersuchung (Anamnese, aktueller psychopathologischer Befund, individuelle Krankheitsgeschichte, sorgfältiger Ausschluss somatischer Ursachen [z. B. Schilddrüsenerkrankungen, neurologische Erkrankungen] und anderer psychischer Störungen, die die Symptome der ADHS bedingen bzw. komorbid auftreten können [z. B. emotional-instabile Persönlichkeitsstörung, affektive und Angststörungen, Substanzkonsum, Schlafstörungen]). Zusätzlich erfolgt eine rückblickende Beurteilung der ADHS-Symptomatik in der Kindheit. Neben der Exploration der Patient_innen sollten dafür Fremdanamnesen und die Analyse von Leistungsbeurteilungen und Verhaltensbeschreibungen (z. B. Schulzeugnisse, pädiatrische Befunde) hinzugezogen werden. Abbildung 2 zeigt zwei Zeugnisse eines ADHS-Patienten aus der 1. und der 7. Klasse. Es zeigen sich anhaltende Auffälligkeiten.

Leitliniengerechte standardisierte Diagnostik
Zur Diagnostik werden standardisierte Interviews und Fragebögen sowie neuropsychologische Testverfahren eingesetzt. Die kombinierte Anwendung zweier ADHS-spezifischer Skalen (WURS-K und ADHS-SB) zeigt eine gute Sensitivität und Spezifität bezüglich einer ADHS-Diagnose und ist mit ca. 10 Minuten Durchführung und ca. 5 Minuten Auswertung ein hilfreiches Instrument, um einem ersten Verdacht einer ADHS nachzugehen (Paucke et al., 2018). Die genannten Skalen entstammen den Homburger ADHS-Skalen für Erwachsene (HASE; Rösler, Retz-Junginger, Retz & Stieglitz, 2008). Aber auch mit dem Wender-Reimherr-Selbstbeurteilungsfragebogen (WR-SB; Retz-Junginger, Giesen, Philipp-Wiegmann, Rösler & Retz, 2017), dem ADHS-Screening für Erwachsene (ADHS-E; Schmidt & Petermann, 2009), den Conners Skalen (CAARS; Christiansen et al., 2014) und Testsystemen, wie dem Kölner ADHS-Test für Erwachsene (KATE; Lauth & Minsel, 2014) und der Integrierten Diagnose von ADHS im Erwachsenenalter (IDA-R; Retz, Retz-Junginger & Rösler, 2012), liegen valide diagnostische Instrumente vor. Das Diagnostische Interview für ADHS bei Erwachsenen (DIVA-5; Kooij, Francken, Bron & Wynchank, 2019) stellt insofern eine Bereicherung für die Diagnostik dar, da es sich an den DSM-5-Kriterien orientiert und für das klinische Interview Beispiele für Symptome und Funktionsbeeinträchtigungen im Alltag (Arbeit/Ausbildung, Beziehungen/Familienleben, soziale Kontakte, Freizeit/Hobby, Selbstvertrauen/Selbstbild) sowohl für das Kindes- als auch für das Erwachsenenalter bietet. So kann die notwendige Erfassung der Symptome im Kindesalter zeitgleich erfolgen.
Zur Erfassung kognitiver Leistungsstörungen können zusätzlich neuropsychologische Verfahren, wie z. B. die Testbatterie zur Aufmerksamkeitsprüfung (Zimmermann & Fimm, 2017) oder der d2-Aufmerksamkeits-Belastungstest (Brickenkamp, 1994) eingesetzt werden. Wegen der mangelnden Selektivität und Spezifität bestimmter neuropsychologischer Leistungsdefizite für das Störungsbild sind sie aber nicht zur individuellen Diagnosestellung geeignet. Sie können aber das individuelle Leistungsbild ergänzen (Schmidt & Petermann, 2012). Um der oftmals begrenzten ökologischen Validität standardisierter neuropsychologischer Leistungstestverfahren entgegenzuwirken, können sie durch alltagsnahe Aufgaben und subjektive Einschätzungen der Alltagsbewältigung ergänzt werden (Kallweit & Exner, 2016; Kallweit, Paucke, Strauß & Exner, 2020). Einen überblick über die von den S3-Leitlinien empfohlenen testpsychologischen Verfahren gibt Tabelle 3.

Fallstricke in der ADHS-Diagnostik
Auch wenn die Diagnostik leitlinienkonform erfolgt, gibt es einige wichtige Sachverhalte zu beachten:
- 1Wie bereits erwähnt, ist die ICD-10 für eine Diagnose im Erwachsenenalter eher ungeeignet, da sie Kriterien für das Kindesalter enthält und die ADHS-Symptomatik über die Lebensspanne einen Wandel durchläuft. So können z. B. die aufgeführten Kriterien für die Hyperaktivität durch Verhaltensbeobachtung weniger erfassbar sein. Das Kriterium zeigt sich im Erwachsenenalter eher in Form von Entspannungsschwierigkeiten, zu vielem Reden oder unruhigen Händen bzw. Füßen (Kooij, Bijlenga, et al., 2019). Auch berichten Betroffene, dass sie sich eher innerlich unruhig bzw. „wie getrieben fühlen“ oder schnell in Aktionismus verfallen. Teilweise haben die Patient_innen auch aufgrund häufiger negativer Rückmeldung gelernt, sich unter großer Anstrengung möglichst ruhig zu verhalten und sich somit an soziale Normen anzupassen. Daher muss dieses Kriterium ggf. explizit erfragt werden.
- 2Neben der bleibenden Aufmerksamkeitsstörung (Vergesslichkeit, Ablenkbarkeit, Mind Wandering) treten weitere Symptome wie Emotionsregulationsstörungen (Hirsch, Chavanon, Riechmann & Christiansen, 2018), Desorganisation (Start-/Stoppschwierigkeiten, sich in Details verlieren, schlechtes Zeitmanagement) und Selbstwertstörungen mehr in den Vordergrund (Kooij, Bijlenga, et al., 2019; Wender, 1995). Im Erwachsenenalter haben die Patient_innen oft eine negative Lerngeschichte durchlaufen, die unterstützenden Ressourcen werden weniger (z. B. äußere Strukturgeber wie Elternhaus, Schule) und die psychosozialen Anforderungen (Ausbildung, Beruf, Partnerschaft/Elternschaft) nehmen zu (Philipsen & Döpfner, 2020; Turgay et al., 2012).
- 3Weiterhin können eine hohe Intelligenz, gute (aber erschöpfende) Kompensationsmechanismen oder das alleinige Vorliegen der Aufmerksamkeitsstörung dazu beitragen, dass eine AD(H)S bei der Diagnostik übersehen wird (Brown, Reichel & Quinlan, 2009; Kooij, Bijlenga, et al., 2019; Milioni et al., 2017). Das passiert häufiger bei Frauen. Bereits im Kindesalter zeigen Mädchen mit ADHS weniger regelwidrige und störende Verhaltensweisen als Jungen mit ADHS (Abikoff et al., 2002) und sind dadurch für Eltern und Lehrer_innen eher unauffällig. Weiterhin schätzen Eltern Vergesslichkeit, Desorganisation und niedriges Selbstwerterleben bei ihren Töchtern möglicherweise als weniger beeinträchtigend ein und stellen sie daher seltener ärztlich vor (Quinn, 2005). Auch im Erwachsenenalter berichten Frauen mit ADHS häufiger über affektive und Angststörungen als Männer (Yoshimasu et al., 2018), was dazu verleiten kann, darauf zu fokussieren und nicht nach zugrunde liegenden Beschwerden zu fragen.
- 4Generell erschwert die hohe Prävalenz von Komorbiditäten die Diagnosestellung (Kooij et al., 2012), v. a. wenn die Patient_innen deswegen erstmals vorstellig werden (Fayyad et al., 2017).
- 5Eine zusätzliche Herausforderung stellt die Beschwerdenvalidierung dar, denn eine glaubwürdige Verfälschung der Selbstberichte und damit eine mögliche „Erschleichung“ einer ADHS-Diagnose kann u. a. Missbrauch von Stimulanzien und akademische Vorteile (z. B. Nachteilsausgleich) ermöglichen (Sansone & Sansone, 2011). Neben einer gesunden klinischen Skepsis liegen mit dem Inkonsistenz-Index (Christiansen et al., 2014) und dem Infrequency-Index (Suhr, Buelow & Riddle, 2011) Validitätsmaße vor, die einen Hinweis auf Verfälschung geben können. So ermöglicht der Inkonsistenz-Index die Identifikation von zufälligem oder bewusst verzerrendem Antwortverhalten, indem er widersprüchliche Antwortmuster erfasst. Zusätzlich macht der Infrequency-Index auf hohe Einschätzungen auf bestimmten Items aufmerksam, bei denen Antworten in hoher Ausprägung sehr selten sind. In solchen Fällen müssen die Patient_innen darauf angesprochen und mögliche Gründe exploriert werden, denn neben Aggravierung und Willkür können auch Verständnisschwierigkeiten bezüglich der Aufgabenstellung, eine kognitive überforderung oder kulturelle Hintergründe ursächlich sein.
Behandlung
Die S3-Leitlinien empfehlen aufgrund der Heterogenität der ätiologie und der Komplexität der ADHS ein multimodales therapeutisches Vorgehen. Der zunächst wichtigste Schritt ist eine umfassende Psychoedukation der Patient_innen und der Angehörigen. Diese beinhaltet die Vermittlung des individuellen Störungsbildes sowie der Behandlungsmöglichkeiten und fokussiert neben den Beeinträchtigungen auch auf die Ressourcen der Patient_innen. Bei leichter Ausprägung der ADHS sollen primär psychosoziale bzw. psychotherapeutische Interventionen und bei mittelgradiger bis schwerer ADHS eine Kombination aus Medikation und Psychotherapie erfolgen. Auffällig ist, dass nur ca. 3 bis 11 % der in Behandlung befindlichen Patient_innen eine ADHS-spezifische Behandlung (Fayyad et al., 2017; Kessler et al., 2006) erhalten, da vermutlich vorrangig komorbide Störungen erfasst und behandelt werden.
Medikamentöse Behandlung
Zur Behandlung einer adulten ADHS stehen verschiedene Wirkstoffklassen zur Verfügung. Bei entsprechender Indikation können Stimulanzien (z. B. Methylphenidat, Lisdexamfetamin), der selektive Noradrenalin-Wiederaufnahmehemmer (SNRI) Atomoxetin oder andere adrenerge oder dopaminerge Antidepressiva (z. B. Venlafaxin, Bupropion) verordnet werden, wobei der Einsatz teilweise Off-Label erfolgt. Besonders unter Methylphenidat konnten verbesserte Leistungen in den Bereichen Alertness, Vigilanz, selektive und geteilte Aufmerksamkeit, Flexibilität und Arbeitsgedächtnis erzielt werden, jedoch konnte das Medikament die Defizite im Vergleich zu gesunden Kontrollgruppen nicht ausgleichen (Fuermaier et al., 2017; Tucha et al., 2006).
Obwohl eine medikamentöse Behandlung die Kernsymptomatik erfolgreich reduzieren kann, zeigen kontrollierte Studien, dass bis zu 50 % der medikamentös behandelten Patient_innen nicht ausreichend auf die Medikation ansprechen bzw. Residualsymptome und entsprechende Funktionsstörungen bestehen bleiben (Wilens, Spencer & Biederman, 2002). Daneben können auch persönliche Gründe, gesundheitliche Kontraindikationen oder unerwünschte Arzneimittelwirkungen eine pharmakologische Behandlung ausschließen.
Unzureichendes Selbstmanagement, mangelhafte Organisation, Selbstwert- und Emotionsregulationsstörungen sowie andere Kompetenz- und Performanzdefizite der adulten ADHS werden durch Medikation kaum beeinflusst (Bramham et al., 2009; Linderkamp & Lauth, 2011; Safren et al., 2004). An dieser Stelle benötigen die Patient_innen für das Erlernen konkreter Kompensationsstrategien psychotherapeutische Unterstützung. Dies erfolgt durch die zunächst individuelle Erfassung von Defiziten und die Aktivierung von bereits vorhandenen, aber ungenutzten Ressourcen. Beispielsweise werden die Patient_innen auf notwendige Hilfsmittel aufmerksam gemacht (z. B. Terminplaner, Ordnungssysteme) und zum regelmäßigen üben angeleitet, erinnert und beständig motiviert. Die einzelnen psychotherapeutischen Behandlungsmöglichkeiten werden im Folgenden detaillierter dargestellt.
Psychotherapie
Die Wirksamkeit von Psychotherapie konnte in mehreren Metaanalysen aufgezeigt werden (Knouse, Teller & Brooks, 2017; Young, Moghaddam & Tickle, 2020). Laut einer aktuellen Metaanalyse (López-Pinar, Martínez-Sanchís, Carbonell-Vayá, Fenollar-Cortés & Sánchez-Meca, 2018) zeigen kognitive Verhaltenstherapien (KVT), dialektisch-behaviorale Therapien (DBT) und achtsamkeitsbasierte Therapien (MBT) signifikante Langzeiteffekte bezüglich der Verbesserung der ADHS-Symptomatik und dem allgemeinen Funktionsniveau.
Für die KVT wurde zudem in einer anschließenden Metaanalyse hervorgehoben, dass eine kognitiv-verhaltenstherapeutische ADHS-Behandlung zusätzlich (indirekt) zu einer Reduktion von Depression, Angst und Emotionsregulationsstörungen und zu einer Verbesserung der Lebensqualität führt (López-Pinar, Martínez-Sanchís, Carbonell-Vayá, Sánchez-Meca & Fenollar-Cortés, 2020). Zusammenfassend stellt die kognitive Verhaltenstherapie derzeit die effektivste psychosoziale Interventionsmethode für Kernsymptome und komorbide Störungen dar.
Ein gut evaluiertes störungsspezifisches Einzeltherapieprogramm (Kurzzeittherapie) liegt mit dem Behandlungsmanual von Safren, Sprich, Perlman und Otto (2017) vor, welches sich in fünf unterschiedliche Module gliedert und neben Standardinterventionen der kognitiven Verhaltenstherapie mit den Abschnitten „Organisation und Planung“ sowie „Umgang mit Ablenkbarkeit“ auch kompensatorische neuropsychologische Strategien einschließt. Das Therapiemanual wurde in der deutschen übersetzung und Bearbeitung von Sobanski, Schumacher-Stien und Alm (Safren et al., 2009) u. a. um das Modul der Emotionsregulation erweitert.
Die fünf Module des Therapieprogramms umfassen:
- 1Organisation und Planung
- 2Umgang mit Ablenkbarkeit
- 3Kognitive Umstrukturierung und funktionales Denken
- 4Emotionsregulation
- 5Optionale Inhalte: Prokrastination/Vermeidung, Partner und Rückfallprophylaxe
Zu jedem Modul liegen hilfreiche Arbeitsblätter, Beschreibungen der Inhalte mit ergänzenden Videomaterialien und ein Client Workbook vor (Safren et al., 2017; Sprich, Knouse, Cooper-Vince, Burbridge & Safren, 2012). Zwischen den Sitzungen sind die Patient_innen angehalten, die besprochenen Strategien anhand häuslicher übungsaufgaben im Alltag umzusetzen.
Die zu vermittelnden Strategien sollen den Teufelskreis im oben erläuterten Ursachenmodell (Abbildung 1) durchbrechen und somit die funktionellen Einschränkungen im Alltag verringern (Safren et al., 2004). Die Inhalte der Module gliedern sich wie folgt:
- 1Organisation und Planung: Zunächst legen die Patient_innen individuelle Ziele für die Zeit der Therapie fest. Anhand dieser sollen die vorgestellten Strategien bzw. Fertigkeiten in Form von Hausaufgaben erprobt werden. Das können z. B. das Erstellen von Bewerbungen, die Umsetzung eines Wohnungsumzuges, Aufräumen der Wohnung oder die Reduktion von Konflikten sein. Neben der Erhöhung der Veränderungsmotivation ist eine ausführliche Psychoedukation Teil der ersten Sitzungen. Danach werden kompensatorische Strategien zur Verbesserung der Organisation (Nutzung von Kalendern, Erinnerungsfunktionen), Planung und Umsetzung von komplexen Aufgaben (Handlungspläne, Salami-Taktik), Priorisierung (ABC-Listen, Mindmaps) und Arbeitsplatzgestaltung (Post- und Ablagesystem) vorgestellt und eingeübt.
- 2Umgang mit Ablenkbarkeit: In diesen Sitzungen werden die Patient_innen gebeten, eine konkrete und als uninteressant eingeschätzte Tätigkeit zu benennen, deren Durchführung für die Patient_innen wichtig ist, aber aktuell vermieden wird. Danach werden sie aufgefordert, diese Tätigkeit (z. B. einen umfangreichen Text lesen, Abschnitte einer Hausarbeit schreiben) durchzuführen und die Zeit zu stoppen, die vergeht, bis sie von der Tätigkeit abgelenkt werden und diese unterbrechen. Dabei ist es unerheblich, ob sie einer äußeren Störung folgen oder gedanklich abschweifen. An diese „individuelle Aufmerksamkeitsspanne“ soll die Planung und Durchführung von Teilaufgaben komplexer Tätigkeiten vom Patienten bzw. von der Patientin angepasst werden. Weiterhin wird eine Liste mit ablenkenden Situationen erstellt. Anhand dieser Sammlung werden konkrete Lösungsmöglichkeiten erarbeitet, welche helfen sollen, den ablenkenden Impulsen besser widerstehen zu können. Ein übersichtlicher Arbeitsplatz, visuelle und auditive Gedächtnisstützen bzw. Timer sowie hilfreiche Selbstverbalisierungen sollen die Selbstkontrolle dahingehend weiter erhöhen.
- 3Kognitive Umstrukturierung und funktionales Denken: Wie bereits im Erklärungsmodell dargestellt, erfahren ADHS-Patient_innen im Laufe des Lebens häufiger Misserfolg und negative Rückmeldungen. Dadurch können sich automatisierte negative Gedanken und dysfunktionale Grundannahmen entwickeln. Analog zur klassischen kognitiven Verhaltenstherapie werden anhand von 3- bis 5-Spalten-Protokollen negative Gedanken und Denkfehler (z. B. Katastrophisieren, voreilige Schlussfolgerungen, Personalisieren) identifiziert, in hilfreiche Gedanken modifiziert („Danach werde ich mich besser fühlen.“, „Ich habe bereits X geschafft, das schaffe ich auch.“) und in den Alltag transferiert. Als hilfreich erweisen sich oft Leitfragen wie „Was würde ich einem Freund sagen, wenn er sich in einer ähnlichen Situation befindet?“, da es ADHS-Patient_innen mit ausgeprägten negativen Denkmustern zunächst sehr schwerfällt, funktionale Gedanken zu formulieren (und zu glauben).
- 4Emotionsregulation: Dieses Modul vermittelt zunächst Informationen über Gefühlsqualitäten und den Zusammenhang von Gedanken, Gefühlen, körperlichen Veränderungen und Verhalten. Unter Nutzung von Emotionsanalysen lernen die Patient_innen unangenehme Gefühlszustände besser auszuhalten oder durch Veränderung verschiedener Parameter (wie Modifikation der auslösenden Situation, änderung der Bewertung, Durchführen einer adäquaten Handlung) abzuschwächen. Weiterhin werden Strategien zur Verringerung der emotionalen Verletzbarkeit (z. B. Tagesstruktur, Sport, Gesundheitsverhalten, Abbau von Stressoren) und zum adäquateren Umgang mit ärger und Wut (z. B. Situation verlassen, Stresstoleranzfertigkeiten) vermittelt.
- 5Optionale Inhalte: Da Patient_innen mit ADHS zu Vermeidungsverhalten und Prokrastination neigen werden in weiteren Sitzungen die kurz- und langfristigen Konsequenzen von Vermeidungsverhalten besprochen. Bereits erlernte Bewältigungsstrategien, wie z. B. Handlungsplanung, Salami-Taktik und funktionales Denken, werden zur Reduktion von Prokrastination kombiniert. Zusätzlich können Angehörige in den Therapieprozess eingebunden werden. Ihnen können psychoedukative Inhalte sowie ein überblick über die Ziele und Strategien der Therapie vermittelt werden. Darüber besteht die Möglichkeit, die Auswirkungen der ADHS auf die Partnerschaft und die Rolle der Angehörigen in der Therapie vertiefter zu thematisieren. Das Therapieprogramm schließt mit einer Sitzung zur Rückfallprophylaxe, in der die Zielerreichung besprochen wird und die erlernten Strategien nach ihrer Wirksamkeit und Anwendbarkeit bewertet werden.
Die Wirksamkeit des Therapieprogrammes nach Safren wurde bislang in zwei randomisierten kontrollierten klinischen Studien (RCT) für Erwachsene (Safren et al., 2005; Safren et al., 2010) und einem RCT für Adoleszente (Sprich, Safren, Finkelstein, Remmert & Hammerness, 2016) untersucht. Signifikante Effekte zeigen sich sowohl hinsichtlich einer Besserung der Symptomatik und des allgemeinen Funktionsniveaus als auch hinsichtlich einer Reduktion der depressiven Symptomatik und Angststörungen. Die positiven Effekte zeigten sich katanamnestisch auch nach 12 Monaten stabil.
Neben dem eben ausführlich dargestellten Therapieprogramm sind auch Behandlungsansätze der „3. Welle“ der kognitiven Verhaltenstherapie zu nennen. So erzielen dialektisch-behaviorale Therapien (DBT) ebenso gute Wirksamkeitsnachweise (Hirvikoski et al., 2017; López-Pinar et al., 2020; Philipsen et al., 2007). Das an ADHS-Patient_innen adaptierte dialektisch-behaviorale Gruppentherapieprogramm von Hesslinger, Philipsen und Richter (2004) beinhaltet psychoedukative Elemente, Verhaltensanalysen sowie Strategien und übungen zu den Themen Achtsamkeit, Strukturierung, Gefühlsregulation, Impulskontrolle, Stressregulation, Depression, Sucht und Beziehung sowie Selbstachtung. Auch achtsamkeitsbasierte Therapien (z. B. Mindfulness Based Cognitive Therapy [MBCT]) können ADHS-Symptome lindern und die exekutiven Funktionen sowie die Emotionsregulationsfähigkeit verbessern (Poissant, Mendrek, Talbot, Khoury & Nolan, 2019). In Ergänzung zur KVT hat sich auch Coaching (D’Amelio & Retz, 2008) bewährt (Hoxhaj et al., 2018).
Neuropsychologische Behandlungsansätze
Zunächst lässt sich vermuten, dass Neurofeedbacktherapie und kognitives Training zur Verbesserung der neuropsychologischen Defizite und somit zur Verbesserung des kognitiven Funktionsniveaus im Alltag direkt beitragen könnten. Während für Kinder die zumindest moderate Effektivität dieser beiden neuropsychologischen Interventionsformen bereits mehrfach bestätigt wurde (Lambez, Harwood-Gross, Golumbic & Rassovsky, 2020) und Empfehlungen dazu in die aktuellen S3-Leitlinien Einzug gehalten haben, mangelt es für erwachsene ADHS-Betroffene vielfach noch an belastbaren Studienergebnissen.
Ziel der Neurofeedbacktherapie (NF) ist es, Betroffenen über die Rückmeldung von neurophysiologischen (i. d. R. EEG-)Signalen eine Modulation ihrer neuralen Aktivität zu ermöglichen. Typischerweise werden dabei Frequenzbänder angezielt, die bei ADHS-Patient_innen eine veränderte Aktivität aufweisen (siehe Abschnitt „Neurobiologische Auffälligkeiten“). So wird in vielen Protokollen z. B. eine Reduktion langsamer θ-Wellen (im Vergleich zu schnelleren β-Frequenzen) angestrebt. Eine aktuelle übersichtsarbeit über 14 Neurofeedback-Studien bei erwachsenen Patient_innen mit ADHS findet vielversprechende Symptomverbesserungen in einfachen Prä-post-Vergleichsstudien (Barth & Ehlis, 2019). In Studien mit adäquaten Kontrollgruppen lässt sich eine spezifische überlegenheit der NF-Therapie gegenüber Schein-Rückmeldungen oder anderen Behandlungsbedingungen aber bisher nicht verlässlich zeigen (siehe z. B. Schönenberg et al., 2017). Hier fehlen weitere kontrollierte und verblindete Studien, insbesondere auch um die spezifischen und unspezifischen Wirkmechanismen noch besser differenzieren zu können. Derzeit empfehlen die S3-Leitlinien daher nur für Kinder den möglichen ergänzenden Einsatz von Neurofeedback mit standardisierten Protokollen, wobei Transferübungen in den Alltag unbedingt enthalten sein sollten. Für Erwachsene ist NF bisher als experimentelle Behandlungstechnik anzusehen. Das Potenzial der Technik erscheint für Erwachsene aber längst nicht ausgeschöpft und wird derzeit im Hinblick auf personalisierte Zielparameter, optimierte Lernbedingungen und besseren Alltagstransfer weiter untersucht.
Der Nachweis für die Wirksamkeit kognitiver Trainings ist im Kindesalter aufgrund verschiedener untersuchter Ergebnisparameter und problematischer ökologischer Validität erschwert (Rapport, Orban, Kofler & Friedman, 2013), die Effektivität wird bisher bestenfalls als moderat eingeschätzt (siehe Metaanalyse von Lambez et al., 2020). Für erwachsene Patient_innen fand eine jüngste narrative Zusammenschau, die sieben Studien zu kognitiven Trainings- und Remediationsansätzen einschloss, in einigen Studien eine Reduktion der ADHS-Kernsymptomatik nach mehrwöchigen kognitiven Trainingsinterventionen, die teilweise auch von Verbesserungen der Funktionsfähigkeit im Alltag begleitet war (Nimmo-Smith et al., 2020). Die Evidenz dieser Interventionen wird für das Erwachsenenalter noch weiter geprüft. Eine Empfehlung für kognitives Training oder neuropsychologische Therapie sprechen die derzeitigen S3-Leitlinien bisher nicht aus. Insgesamt erscheint es erstaunlich, dass für ein Störungsbild, das seinen neuropsychologischen Charakter sogar im Namen führt, so wenige (methodisch hochwertige) genuin neuropsychologische Therapiestudien existieren. Hierbei ist aber zu beachten, dass viele grundsätzlich der neuropsychologischen Therapie zuordenbare Kompensationsstrategien für kognitive Defizite im Alltag Bestandteil psychotherapeutischer (insbesondere verhaltenstherapeutischer) Interventionen sind (z. B. Hesslinger et al., 2004; Safren et al., 2017) und die Evidenz für diese Therapietechniken dann insgesamt der kognitiven Verhaltenstherapie zugeordnet wird.
Sport
Neuere Forschungsergebnisse machen auf sportliche Aktivität als ergänzende Behandlungsmethode für ADHS aufmerksam. Auch wenn die aktuelle Befundlage inkonsistent ist, heben den Heijer et al. (2017) in ihrem systematischen Review hervor, dass die meisten Studien mit Kindern, die den Einfluss von Kardiotraining untersuchen, Verbesserungen bezüglich Aufmerksamkeit, Inhibition, Flexibilität und Informationsgeschwindigkeit aufzeigen konnten.
Bezüglich Erwachsener mit ADHS gibt es eine deutlich geringe Studienanzahl und auch hier zeigen sich keine übereinstimmenden Ergebnisse. Zum Teil konnten Verbesserungen der Inhibitionskontrolle, der Aufmerksamkeit und der Verarbeitungsgeschwindigkeit aufgezeigt werden (Gapin, Labban, Bohall, Wooten & Chang, 2015; Mehren et al., 2019). Demgegenüber sehen andere Studien keine signifikante positive Auswirkung von Bewegung auf die Aufmerksamkeitsleistung oder Hyperaktivität der Patient_innen, aber auf das allgemeine psychische Wohlbefinden, die Impulsivität und die Motivation, gestellte Aufgaben zu beenden (Abramovitch, Goldzweig & Schweiger, 2013; Fritz & O’Connor, 2016; Kallweit et al., 2021).
Die bereits mehrfach erwähnte Metaanalyse von Lambez et al. (2020) bestätigt einen signifikanten positiven Zusammenhang zwischen Sport und verbesserter Flexibilität und Inhibitionskontrolle. Insgesamt scheint Sport eine empfehlenswerte zusätzliche Behandlungsoption zu sein. Interessant wären weitere Interventionsstudien mit Erwachsenen, um Aussagen darüber treffen können, welche Sportart (z. B. Ausdauer, Kraft, Hochintensitäts-Intervalltrainings [HIIT], Teamsport) sich in welcher Intensität und Frequenz positiv auf die verschiedenen Symptombereiche einer ADHS auswirkt.
Schlussfolgerung
Bei vielen Personen, die in der Kindheit von ADHS betroffen sind, dauern die psychopathologischen Symptome und kognitiven Leistungsminderungen in ähnlicher oder veränderter Form bis in das Erwachsenenalter an und gefährden psychisches Wohlbefinden, Alltagsbewältigung und das Erreichen von Lebenszielen. ADHS lässt sich auch im Erwachsenenalter mithilfe valider Testverfahren diagnostizieren und die Symptomatik kann durch Medikation und nichtmedikamentöse Behandlungsmethoden spürbar reduziert werden. Trotz der Limitation der bisherigen Reviews und Metaanalysen (u. a. hohe Heterogenität der eingeschlossenen Studien, Verzerrungspotenzial der Ergebnisse) stellt Psychotherapie eine empirisch nachgewiesene wirksame Behandlungsmethode für ADHS im Erwachsenenalter und komorbide Störungen dar. Aber auch DBT, MBT und andere Behandlungsmethoden wie Neurofeedback, kognitives Training und Sport erscheinen empfehlenswert. Insgesamt sind weitere Studien erforderlich, um die langfristige Wirksamkeit, spezifische Wirkfaktoren und Prädiktoren für einen Therapieerfolg bestimmen zu können.
Es stellt sich ein 21-jähriger Mann in der Hochschulambulanz vor. Er berichtet offen und in einem auffällig schnellen und weitschweifigen Rapport über seine Beschwerdesymptomatik. Seit der Schulzeit kenne er Aufmerksamkeits- und Konzentrationsstörungen, Ablenkbarkeit und motorische Unruhe. Er sei als Kind sehr aktiv gewesen (u. a. Karate, Schwimmen, Freizeittreffs), um seinem „Bewegungsdrang gerecht zu werden“. Mitschüler_innen seien mit seiner „Energie“ überfordert gewesen, was dazu geführt habe, dass er sich öfter als Außenseiter gefühlt habe. Auch sei er häufig ermahnt worden, Hausaufgaben zu machen und pünktlich zu sein.
Im Erwachsenenalter leide er weiterhin unter Aufmerksamkeitsdefiziten, Ungeduld und Rastlosigkeit. So könne er langen Unterhaltungen nicht folgen, falle anderen ins Wort und vermeide Vorlesungen, da „Zuhören und zeitgleiches Mitschreiben nicht funktioniert“. Nach dem Schulabschluss habe er ein Studium aufgenommen und wieder abgebrochen. Er habe Schwierigkeiten, sich zu strukturieren, die Zeit einzuteilen und den Alltag zu organisieren. Zwar schreibe er Listen und Pläne, befolge diese aber nicht. Er sei vergesslich und verliere Dinge, die er brauche. Weiterhin schiebe er Tätigkeiten auf, von denen er wisse, dass sie ihm schwerfallen. Mittlerweile traue er sich nicht mehr zu, ein Studium oder eine Ausbildung zu beginnen. Partnerschaftliche Beziehungen seien oft nur von kurzer Dauer. Er sei als „direkt“ bekannt und damit „komme nicht jeder gut klar“.
Literatur
(2002). Observed classroom behavior of children with ADHD: Relationship to gender and comorbidity. Journal of Abnormal Child Psychology, 30, 349–359. https://doi.org/10.1023/A:1015713807297
(2013). Correlates of physical activity with intrusive thoughts, worry and impulsivity in adults with attention deficit/hyperactivity disorder: A cross-sectional pilot study. Israel Journal of Psychiatry and Related Sciences, 50, 47–54.
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften . (2018). Langfassung der interdisziplinären evidenz- und konsensbasierten (S3) Leitlinie „Aufmerksamkeitsdefizit‑/Hyperaktivitätsstörung (ADHS) im Kindes‑, Jugend- und Erwachsenenalter: AWMF-Registernummer 028-045. Verfügbar unter https://www.awmf.org/leitlinien/detail/ll/028-045.html(2006). Gene-environment interaction of the dopamine D4 receptor (DRD4) and observed maternal insensitivity predicting externalizing behavior in preschoolers. Developmental Psychobiology, 48, 406–409. https://doi.org/10.1002/dev.20152
(1997). Behavioral inhibition, sustained attention, and executive functions: constructing a unifying theory of ADHD. Psychological Bulletin, 121, 65–94. https://doi.org/10.1037/0033-2909.121.1.65
(2006). Young adult outcome of hyperactive children: Adaptive functioning in major life activities. Journal of the American Academy of Child & Adolescent Psychiatry, 45, 192–202. https://doi.org/10.1097/01.chi.0000189134.97436.e2
(2011). The Nature of Executive Function (EF) deficits in daily life activities in adults with ADHD and their relationship to performance on EF Tests. Journal of Psychopathology and Behavioral Assessment, 33, 137–158. https://doi.org/10.1007/s10862-011-9217-x
(2019). Neurofeedback bei adulter Aufmerksamkeitsdefizit‑/Hyperaktivitätsstörung. Psychotherapeut, 64, 194–201. https://doi.org/10.1007/s00278-019-0350-4
(2008). Discordance between psychometric testing and questionnaire-based definitions of executive function deficits in individuals with ADHD. Journal of Attention Disorders, 12, 92–102. https://doi.org/10.1177/1087054707305111
(2019). ADHD: A hidden comorbidity in adult psychiatric patients. Attention Deficit and Hyperactivity Disorders, 11, 83–89. https://doi.org/10.1007/s12402-019-00285-9
(2005). Executive functioning in adult ADHD: A meta-analytic review. Psychological Medicine, 35, 1097–1108. https://doi.org/10.1017/s003329170500499x
(1997). Attention deficit hyperactivity disorders and other psychiatric outcomes in very low birthweight children at 12 years. Journal of Child Psychology and Psychiatry, and Allied Disciplines, 38, 931–941. https://doi.org/10.1111/j.1469-7610.1997.tb01612.x
(2009). Evaluation of group cognitive behavioral therapy for adults with ADHD. Journal of Attention Disorders, 12, 434–441. https://doi.org/10.1177/1087054708314596
(2002). Specificity of quantitative EEG analysis in adults with attention deficit hyperactivity disorder. Psychiatry Research, 112, 133–144. https://doi.org/10.1016/S0165-1781(02)00190-7
(2017). Prevalence and clinical correlates of insomnia in adults with attention-deficit hyperactivity disorder. Acta Psychiatrica Scandinavica, 136, 220–227. https://doi.org/10.1111/acps.12756
(1994). Test d2: Aufmerksamkeits-Belastungs-Test (8., erw. und neu gestaltete Aufl.). Göttingen: Hogrefe.
(2009). Executive function impairments in high IQ adults with ADHD. Journal of Attention Disorders, 13, 161–167. https://doi.org/10.1177/1087054708326113
(2014). Conners Skalen zu Aufmerksamkeit und Verhalten für Erwachsene CAARS; deutschsprachige Adaptation der Conners’ Adult ADHD Rating Scales (CAARS) von C. Keith Conners, Drew Erhardt und Elizabeth Sparrow; Manual. Bern: Huber.
(2017). Systematic review of quality of life and functional outcomes in randomized placebo-controlled studies of medications for attention-deficit/hyperactivity disorder. European Child & Adolescent Psychiatry, 26, 1283–1307. https://doi.org/10.1007/s00787-017-0986-y
(2016). Association between ADHD and obesity: A systematic review and meta-analysis. American Journal of Psychiatry, 173, 34–43. https://doi.org/10.1176/appi.ajp.2015.15020266
(2012). A review of fronto-striatal and fronto-cortical brain abnormalities in children and adults with attention deficit hyperactivity disorder (ADHD) and new evidence for dysfunction in adults with ADHD during motivation and attention. Cortex, 48, 194–215. https://doi.org/10.1016/j.cortex.2011.04.007
). (2008). Psychoedukation und Coaching. ADHS im Erwachsenenalter. Manual zur Leitung von Patienten- und Angehörigengruppen. München: Urban & Fischer.
(2012). A population-based study of attention deficit/hyperactivity disorder symptoms and associated impairment in middle-aged adults. PloS One, 7, e31500. https://doi.org/10.1371/journal.pone.0031500
(2012). The estimated prevalence and correlates of adult ADHD in a German community sample. European Archives of Psychiatry and Clinical Neuroscience, 262, 79–86. https://doi.org/10.1007/s00406-011-0211-9
(2017). Sweat it out? The effects of physical exercise on cognition and behavior in children and adults with ADHD: A systematic literature review. Journal of Neural Transmission, 124(Suppl 1), 3–26. https://doi.org/10.1007/s00702-016-1593-7
). (2015). Internationale Klassifikation psychischer Störungen: ICD-10 Kapitel V (F) klinisch-diagnostische Leitlinien (10. Aufl., unter Berücksichtigung der änderungen entsprechend ICD-10-GM 2015). Bern: Hogrefe.
(2017). Maternal alcohol use during pregnancy and offspring attention-deficit hyperactivity disorder (ADHD): A prospective sibling control study. International Journal of Epidemiology, 46, 1633–1640. https://doi.org/10.1093/ije/dyx067
). (2018). Diagnostisches und Statistisches Manual Psychischer Störungen DSM-5 (2., korr. Auflage). Göttingen: Hogrefe.
(2019). Genetics of attention deficit hyperactivity disorder. Molecular Psychiatry, 24, 562–575. https://doi.org/10.1038/s41380-018-0070-0
(2010). Molecular genetics of attention deficit hyperactivity disorder. Psychiatric Clinics of North America, 33, 159–180. https://doi.org/10.1016/j.psc.2009.12.004
(2017). The descriptive epidemiology of DSM-IV adult ADHD in the World Health Organization World Mental Health Surveys. Attention Deficit and Hyperactivity Disorders, 9, 47–65. https://doi.org/10.1007/s12402-016-0208-3
(2016). Acute exercise improves mood and motivation in young men with ADHD symptoms. Medicine and Science in Sports and Exercise, 48, 1153–1160. https://doi.org/10.1249/MSS. 0000000000000864
(2017). Effects of methylphenidate on memory functions of adults with ADHD: Applied neuropsychology. Adult, 24, 199–211. https://doi.org/10.1080/23279095.2015.1124108
(2015). Acute exercise is associated with specific executive functions in college students with ADHD: A preliminary study. Journal of Sport and Health Science, 4, 89–96. https://doi.org/10.1016/j.jshs.2014.11.003
(2014). Underdiagnosis of attention-deficit/hyperactivity disorder in adult patients: A review of the literature. Primary Care Companion for CNS Disorders, 16. https://doi.org/10.4088/PCC.13r01600
(2016). Attentional lapses of adults with attention deficit hyperactivity disorder in tasks of sustained attention. Archives of Clinical Neuropsychology, 31, 343–357. https://doi.org/10.1093/arclin/acw016
(2004). Neuropsychology of adults with attention-deficit/hyperactivity disorder: A meta-analytic review. Neuropsychology, 18, 485–503. https://doi.org/10.1037/0894-4105.18.3.485
(2004). Psychotherapie der ADHS im Erwachsenenalter. Ein Arbeitsbuch. Göttingen: Hogrefe.
(2018). Emotional dysregulation is a primary symptom in adult attention-deficit/hyperactivity disorder (ADHD). Journal of Affective Disorders, 232, 41–47. https://doi.org/10.1016/j.jad.2018.02.007
(2017). Psychoeducational groups for adults with ADHD and their significant others (PEGASUS): A pragmatic multicenter and randomized controlled trial. European Psychiatry, 44, 141–152. https://doi.org/10.1016/j.eurpsy.2017.04.005
(2018). Mindfulness vs psychoeducation in adult ADHD: A randomized controlled trial. European Archives of Psychiatry and Clinical Neuroscience, 268, 321–335. https://doi.org/10.1007/s00406-018-0868-4
(2019). Living „in the zone“: Hyperfocus in adult ADHD. Attention Deficit and Hyperactivity Disorders, 11, 191–208. https://doi.org/10.1007/s12402-018-0272-y
(2018). Adult ADHD and comorbid somatic disease: A systematic literature review. Journal of Attention Disorders, 22, 203–228. https://doi.org/10.1177/1087054716669589
(2016). Evaluation of an executive functioning test battery in two versions with material close to daily life. Zeitschrift für Neuropsychologie, 27, 245–256. https://doi.org/10.1024/1016-264X/a000191
(2020). Cognitive deficits and psychosocial functioning in adult ADHD: Bridging the gap between objective test measures and subjective reports. Journal of Clinical and Experimental Neuropsychology, 42, 569–583. https://doi.org/10.1080/13803395.2020.1779188
(2021). Adult ADHD: Influence of physical activation, stimulation, and reward on cognitive performance and symptoms. Journal of Attention Disorders, 25, 809–819. https://doi.org/10.1177/1087054719845050
(2014). Executive function assessment and adult attention-deficit/hyperactivity disorder: Tasks versus ratings on the Barkley deficits in executive functioning scale. Psychological Assessment, 26, 1095–1105. https://doi.org/10.1037/pas0000006
(2006). The prevalence and correlates of adult ADHD in the United States: Results from the National Comorbidity Survey Replication. American Journal of Psychiatry, 163, 716–723. https://doi.org/10.1176/ajp.2006.163.4.716
(2010). Structure and diagnosis of adult attention-deficit/hyperactivity disorder: Analysis of expanded symptom criteria from the Adult ADHD Clinical Diagnostic Scale. Archives of General Psychiatry, 67, 1168–1178. https://doi.org/10.1001/archgenpsychiatry.2010.146
(2017). Meta-analysis of cognitive-behavioral treatments for adult ADHD. Journal of Consulting and Clinical Psychology, 85, 737–750. https://doi.org/10.1037/ccp0000216
(2019). Updated European Consensus Statement on diagnosis and treatment of adult ADHD. European Psychiatry, 56, 14–34. https://doi.org/10.1016/j.eurpsy.2018.11.001
(2019). Diagnostisches Interview für ADHS bei Erwachsenen – DIVA-5. Verfügbar unter https://www.divacenter.eu/DIVA.aspx?id=523
(2012). Distinguishing comorbidity and successful management of adult ADHD. Journal of Attention Disorders, 16(Suppl 5), 3S–19S. https://doi.org/10.1177/1087054711435361
(2006). ADHD in adolescence and adulthood, with a special focus on the dopamine transporter and nicotine. Dialogues in Clinical Neuroscience, 8, 29–36.
(2020). Non-pharmacological interventions for cognitive difficulties in ADHD: A systematic review and meta-analysis. Journal of Psychiatric Research, 120, 40–55. https://doi.org/10.1016/j.jpsychires.2019.10.007
(2009). Childhood predictors of adult attention-deficit/hyperactivity disorder: Results from the World Health Organization World Mental Health Survey Initiative. Biological Psychiatry, 65, 46–54. https://doi.org/10.1016/j.biopsych.2008.10.005
(2007). Interacting effects of the dopamine transporter gene and psychosocial adversity on attention-deficit/hyperactivity disorder symptoms among 15-year-olds from a high-risk community sample. Archives of General Psychiatry, 64, 585–590. https://doi.org/10.1001/archpsyc.64.5.585
(2014). KATE – Kölner ADHS-Test für Erwachsene. Göttingen: Hogrefe.
(2005). A meta-analytic review of stopping performance in attention-deficit/hyperactivity disorder: Deficient inhibitory motor control? Journal of Abnormal Psychology, 114, 216–222. https://doi.org/10.1037/0021-843x.114.2.216
(2011). Zur Wirksamkeit pharmakologischer und psychotherapeutischer Therapien bei Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS) im Erwachsenenalter: Eine empirische Metaanalyse. Verhaltenstherapie, 21, 229–238. https://doi.org/10.1159/000332429
(2018). Long-term efficacy of psychosocial treatments for adults with attention-deficit/hyperactivity disorder: A meta-analytic review. Frontiers in Psychology, 9, 638. https://doi.org/10.3389/fpsyg.2018.00638
(2020). Efficacy of nonpharmacological treatments on comorbid internalizing symptoms of adults with attention-deficit/hyperactivity disorder: A meta-analytic review. Journal of Attention Disorders, 24, 456–478. https://doi.org/10.1177/1087054719855685
(2015). The Brazilian policy of withholding treatment for ADHD is probably increasing health and social costs. Revista Brasileira de Psiquiatria, 37, 67–70. https://doi.org/10.1590/1516-4446-2014-1378
(1993). Adult outcome of hyperactive boys: Educational achievement, occupational rank, and psychiatric status. Archives of General Psychiatry, 50, 565–576. https://doi.org/10.1001/archpsyc.1993.01820190067007
(2008). Sustained and focused attention deficits in adult ADHD. Journal of Attention Disorders, 11, 664–676. https://doi.org/10.1177/1087054707305108
(2015). ADHD in DSM-5: A field trial in a large, representative sample of 18- to 19-year-old adults. Psychological Medicine, 45, 361–373. https://doi.org/10.1017/s0033291714001470
(2010). Electrophysiological evidence for abnormal preparatory states and inhibitory processing in adult ADHD. Behavioral and Brain Functions, 6, 66. https://doi.org/10.1186/1744-9081-6-66
(2019). Acute effects of aerobic exercise on executive function and attention in adult patients with ADHD. Frontiers in Psychiatry, 10, 132. https://doi.org/10.3389/fpsyt.2019.00132
(1997). Pregnancy, delivery and infancy complications and attention deficit hyperactivity disorder: Issues of gene-environment interaction. Biological Psychiatry, 41, 65–75. https://doi.org/10.1016/0006-3223(95)00653-2
(2017). High IQ may „mask“ the diagnosis of ADHD by compensating for deficits in executive functions in treatment-naïve adults with ADHD. Journal of Attention Disorders, 21, 455–464. https://doi.org/10.1177/1087054714554933
(2015). A meta-analysis of decision-making and attention in adults with ADHD. Journal of Attention Disorders, 19, 355–367. https://doi.org/10.1177/1087054714558872
(2014). Are infants differentially sensitive to parenting? Early maternal care, DRD4 genotype and externalizing behavior during adolescence. Journal of Psychiatric Research, 59, 53–59. https://doi.org/10.1016/j.jpsychires.2014.08.012
(2020). Non-pharmacological interventions for adult ADHD: A systematic review. Psychological Medicine, 50, 529–541. https://doi.org/10.1017/s0033291720000069
(2018). Aufmerksamkeitsdefizit‑/Hyperaktivitätssyndrom (ADHS) und komorbide psychische Erkrankungen: ADHS-spezifische Selbstbeurteilungsskalen bei der Differenzialdiagnostik. Der Nervenarzt, 89, 1287–1293. https://doi.org/10.1007/s00115-018-0553-x
(2012). Neuropsychologische Befunde zur ADHS im Erwachsenenalter. Zeitschrift für Neuropsychologie, 23, 215–224. https://doi.org/10.1024/1016-264X/a000076
(2020). ADHS im übergang in das Erwachsenenalter: Prävalenz, Symptomatik, Risiken und Versorgung. Bundesgesundheitsblatt – Gesundheitsforschung – Gesundheitsschutz, 63, 910–915. https://doi.org/10.1007/s00103-020-03175-y
(2017). Early maladaptive schemas in adult patients with attention deficit hyperactivity disorder. Attention Deficit and Hyperactivity Disorders, 9, 101–111. https://doi.org/10.1007/s12402-016-0211-8
(2007). Structured group psychotherapy in adults with attention deficit hyperactivity disorder: Results of an open multicentre study. Journal of Nervous and Mental Disease, 195, 1013–1019. https://doi.org/10.1097/NMD.0b013e31815c088b
(2019). Behavioral and cognitive impacts of mindfulness-based interventions on adults with attention-deficit hyperactivity disorder: A systematic review. Behavioural Neurology, 2019, 5682050. https://doi.org/10.1155/2019/5682050
(2005). Treating adolescent girls and women with ADHD: Gender-specific issues. Journal of Clinical Psychology, 61, 579–587. https://doi.org/10.1002/jclp.20121
(2013). Do programs designed to train working memory, other executive functions, and attention benefit children with ADHD? A meta-analytic review of cognitive, academic, and behavioral outcomes. Clinical Psychology Review, 33, 1237–1252. https://doi.org/10.1016/j.cpr.2013.08.005
(2018). Zur Bedeutung auffälliger Exekutivfunktionen in der Diagnostik einer Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung. Zeitschrift für Psychiatrie, Psychologie und Psychotherapie, 66, 207–217. https://doi.org/10.1024/1661-4747/a000359
(2008). Neurobiologie des Aufmerksamkeitsdefizit-/Hyperaktivitätssyndroms. Der Nervenarzt, 79, 771–781. https://doi.org/10.1007/s00115-008-2513-3
(2012). Integrierte Diagnose der ADHS im Erwachsenenalter – IDA. Iserlohn: Medice.
(2017). Der Wender-Reimherr-Selbstbeurteilungsfragebogen zur adulten ADHS: Deutsche Version. Der Nervenarzt, 88, 797–801. https://doi.org/10.1007/s00115-016-0110-4
(2018). When attention is intact in adults with ADHD. Psychonomic Bulletin & Review, 25, 1423–1434. https://doi.org/10.3758/s13423-017-1407-4
(2007). Sozialmedizinische Aspekte der ADHS – über die Ursachen und Folgen komorbider Störungen. Psychoneuro, 33, 390–394. https://doi.org/10.1055/s-2007-993821
(2008). HASE – Homburger ADHS-Skalen für Erwachsene. Göttingen: Hogrefe.
(2005). Cognitive-behavioral therapy for ADHD in medication-treated adults with continued symptoms. Behaviour Research and Therapy, 43, 831–842. https://doi.org/10.1016/j.brat.2004.07.001
(2009). Kognitive Verhaltenstherapie der ADHS des Erwachsenenalters. Deutsche Bearbeitung von E. Sobanski, M. Schumacher-Stien & B. Alm. Berlin: Medizinisch Wissenschaftliche Verlagsgesellschaft.
(2004). Psychosocial treatments for adults with attention-deficit/hyperactivity disorder. Psychiatric Clinics of North America, 27, 349–360. https://doi.org/10.1016/s0193-953x(03)00089-3
(2010). Cognitive behavioral therapy vs relaxation with educational support for medication-treated adults with ADHD and persistent symptoms: A randomized controlled trial. JAMA, 304, 875–880. https://doi.org/10.1001/jama.2010.1192
(2005). Mastering your adult ADHD: A cognitive-behavioral treatment program: therapist guide. Treatments that work. Oxford: Oxford University Press.
(2017). Mastering your adult ADHD: A cognitive-behavioral treatment program (2nd ed). Treatments that work. Oxford: Oxford University Press.
(2020). Neuropsychological deficits in adult ADHD: Evidence for differential attentional impairments, deficient executive functions, and high self-reported functional impairments. Journal of Attention Disorders, 24, 1413–1424. https://doi.org/10.1177/1087054715623045
(2011). Faking attention deficit hyperactivity disorder. Innovations in Clinical Neuroscience, 8, 10–13.
(2007). Prävalenz und Charakteristika von Kindern und Jugendlichen mit speziellem Versorgungsbedarf im Kinder- und Jugendgesundheitssurvey (KiGGS) in Deutschland. Bundesgesundheitsblatt – Gesundheitsforschung – Gesundheitsschutz, 50, 750–756. https://doi.org/10.1007/s00103-007-0237-3
(2009). ADHS-E – ADHS-Screening für Erwachsene. Frankfurt a. M.: Pearson Assessment.
(2012). Neuropsychologische Diagnostik bei ADHS im Erwachsenenalter. Zeitschrift für Neuropsychologie, 23, 225–235. https://doi.org/10.1024/1016-264X/a000079
(2005). Neuropsychological performance in adult attention-deficit hyperactivity disorder: Meta-analysis of empirical data. Archives of Clinical Neuropsychology, 20, 727–744. https://doi.org/10.1016/j.acn.2005.04.005
(2017). Neurofeedback, sham neurofeedback, and cognitive-behavioural group therapy in adults with attention-deficit hyperactivity disorder: A triple-blind, randomised, controlled trial. Lancet Psychiatry, 4, 673–684. https://doi.org/10.1016/s2215-0366(17)30291-2
(2002). Psychological heterogeneity in AD/HD – a dual pathway model of behaviour and cognition. Behavioural Brain Research, 130, 29–36. https://doi.org/10.1016/s0166-4328(01)00432-6
(2010). Beyond the dual pathway model: Evidence for the dissociation of timing, inhibitory, and delay-related impairments in attention-deficit/hyperactivity disorder. Journal of the American Academy of Child & Adolescent Psychiatry, 49, 345–355. https://doi.org/10.1016/j.jaac.2009.12.018
(2019). Prenatal cotinine levels and ADHD among offspring. Pediatrics, 143. https://doi.org/10.1542/peds.2018-3144
(2012). Description and demonstration of CBT for ADHD in adults. Cognitive and Behavioral Practice, 17. https://doi.org/10.1016/j.cbpra.2009.09.002
(2016). A randomized controlled trial of cognitive behavioral therapy for ADHD in medication-treated adolescents. Journal of Child Psychology and Psychiatry, and Allied Disciplines, 57, 1218–1226. https://doi.org/10.1111/jcpp.12549
(2008). Inattention/overactivity following early severe institutional deprivation: Presentation and associations in early adolescence. Journal of Abnormal Child Psychology, 36, 385–398. https://doi.org/10.1007/s10802-007-9185-5
(2011). Development of an infrequency index for the CAARS. Journal of Psychoeducational Assessment, 29, 160–170. https://doi.org/10.1177/0734282910380190
(2017). Sustained attention in adult ADHD: Time-on-task effects of various measures of attention. Journal of Neural Transmission, 124(Suppl 1), 39–53. https://doi.org/10.1007/s00702-015-1426-0
(2008). Neuropsychological assessment of attention in adults with different subtypes of attention-deficit/hyperactivity disorder. Journal of Neural Transmission, 115, 269–278. https://doi.org/10.1007/s00702-007-0836-z
(2006). Methylphenidate-induced improvements of various measures of attention in adults with attention deficit hyperactivity disorder. Journal of Neural Transmission, 113, 1575–1592. https://doi.org/10.1007/s00702-005-0437-7
(2012). Lifespan persistence of ADHD: The life transition model and its application. Journal of Clinical Psychiatry, 73, 192–201. https://doi.org/10.4088/JCP.10m06628
(2018). Adult Outcome of ADHD: An Overview of results from the MGH longitudinal family studies of pediatrically and psychiatrically referred youth with and without ADHD of both sexes. Journal of Attention Disorders, 22, 523–534. https://doi.org/10.1177/1087054715604360
(2017). Academic achievement in adults with a history of childhood attention-deficit/hyperactivity disorder: A population-based prospective study. Journal of developmental and behavioral pediatrics, 38, 1–11. https://doi.org/10.1097/dbp.0000000000000358
(2000). Neuropsychological functioning of adults with attention deficit hyperactivity disorder. Journal of Clinical and Experimental Neuropsychology, 22, 115–124. https://doi.org/10.1076/1380-3395(200002)22:1;1-8;ft115
(1985). Psychiatric status of hyperactives as adults: A controlled prospective 15-year follow-up of 63 hyperactive children. Journal of the American Academy of Child Psychiatry, 24, 211–220. https://doi.org/10.1016/s0002-7138(09)60450-7
(1995). Attention-deficit hyperactivity disorder in adults. Oxford University Press.
(2002). A review of the pharmacotherapy of adults with attention-deficit/hyperactivity disorder. Journal of Attention Disorders, 5, 189–202. https://doi.org/10.1177/108705470100500401
(2018). Adults with persistent ADHD: Gender and psychiatric comorbidities-a population-based longitudinal study. Journal of Attention Disorders, 22, 535–546. https://doi.org/10.1177/1087054716676342
(2005). Coping strategies used by adults with ADHD. Personality and Individual Differences, 38, 809–816. https://doi.org/10.1016/j.paid.2004.06.005
(2008). The experience of receiving a diagnosis and treatment of ADHD in adulthood: A qualitative study of clinically referred patients using interpretative phenomenological analysis. Journal of Attention Disorders, 11, 493–503. https://doi.org/10.1177/1087054707305172
(2020). The efficacy of cognitive behavioral therapy for adults with ADHD: A systematic review and meta-analysis of randomized controlled trials. Journal of Attention Disorders, 24 875–888. https://doi.org/10.1177/1087054716664413
(2017). Testbatterie zur Aufmerksamkeitsprüfung, Version 2.3.1 (TAP). Würselen: Psytest.



