Ultraschall des Knies (adaptiert nach SGUM-Richtlinien)
Abstract
Zusammenfassung. In dieser Übersichtsarbeit wird die vereinfachte Ultraschallanatomie des Knies erläutert. Hierbei werden die adaptierten grundlegenden Standardebenen nach SGUM-Richtlinien im Detail beschrieben und anhand einer Auswahl von hochauflösenden Ultraschall-Bildern illustriert. Fundierte Kenntnisse der sonografischen Anatomie sind unabdingbar, um Pathologien zu erkennen.
Abstract. This review paper explains the simplified ultrasound anatomy of the knee. The adapted basic standard planes are described in detail according to SGUM guidelines and illustrated with a selection of high-resolution ultrasound images. A profound knowledge of the sonographic anatomy is essential for the detection of pathologies.
Untersuchungstechnik
Im Artikel verwendete Abkürzungen
MCL Innenband des Knies
SGUM Schweizerische Gesellschaft für Ultraschall in der Medizin
Frequenz der Linearsonde: Zur Untersuchung oberflächlich liegender Strukturen am Knie (z.B. Enthesen oder oberflächliche Nerven wie z.B. der N. peroneus superfizialis) empfehlen wir die Wahl von Frequenzen zwischen 10 und 18 MHz. Für die Untersuchung tief liegender Regionen wird die Frequenz tiefer gewählt: zwischen 9 und 12 MHz.
Patientenposition: Die Patientin/der Patient liegt auf dem Rücken für die Untersuchung der anterioren, medialen und lateralen Strukturen. Die statische und dynamische Beurteilung der anterioren, medialen und lateralen Strukturen erfolgt sowohl in Streckstellung wie auch in leichter (20–30 Grad Flexionsstellung) und auch in maximaler Flexionsstellung (z.B. zur Beurteilung des vorderen Kreuzbandes oder des hyalinen Knorpels der Femurkondylen). In der Seitenlage werden ergänzend mit Varus- und Valgusstress die medialen und lateralen Bereiche funktionell untersucht. In Bauchlage oder im Stehen erfolgt zuletzt die Beurteilung des posterioren Knies statisch und dynamisch (z.B. erfolgt eine Flexion mit Rotationskomponenten). In den Abbildungen 1 und 2 wird eine Auswahl von Sondenpositionen zur Knieuntersuchung illustriert.
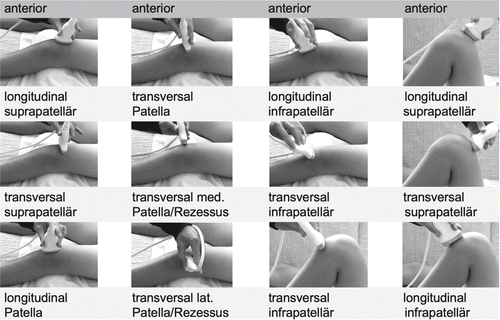
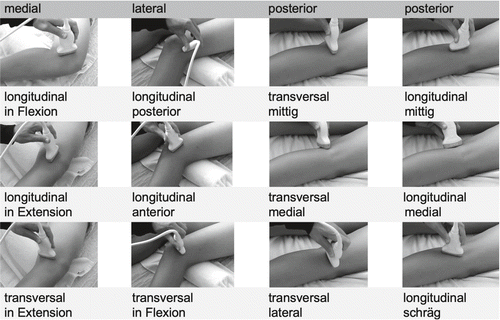
Sonoanatomie anteriores Knie
Knie anterior transversal und longitudinal
- •Position: Rückenlage, Hüftgelenk in Neutralstellung, Kniegelenk gestreckt und in Flexion
- •Untersuchung statisch und dynamisch
Strukturen anterior (in Klammer: Orientierungspunkte)
- •Ossäre Orientierungspunkte
- •Femur
- •Femurkondylen
- •Patella
- •Tibia
- •Fibula
- •Suprapatellär (Position: Rückenlage, «Nackenrolle» unter Knie (ca. 20–30° Flexion):
- •Knorpelbeurteilung im femoro-patellären Gleitlager (Position: maximal gebeugtes Knie)
- •Trochlea femoris (Position: maximal gebeugtes Knie)
- •Patellaoberpol, Quadrizepssehneninsertion
- •Retinaculum patellae mediale und laterale (Patella, Femur)
- •Übergang Sehne Quadrizepsmuskulatur
- •3-lagige Quadrizepssehne (oberflächlich: Sehne des M. rectus femoris; intermediär: Sehne des M. vastus lateralis und medialis; tief: Sehne des. M. vastus intermedius)
- •Suprapatellärer Fettkörper und präfemoraler Fettkörper (Patella, Femur)
- •Recessus suprapatellaris (auch lateral und medial)
- •Präpatellär: Bursa präpatellaris (cave: kein Druck mit Sonde)
- •Infrapatellär (Position: Rückenlage, «Nackenrolle» unter Knie, ca. 30° Flexion):
- •Ligamentum patellae (Patella, Tuberositas tibiae)
- •Hoffa-Fettkörper (Patella, Tuberositas tibiae, Femur)
- •Bursa infrapatellaris superfizialis und profunda (Tuberositas tibiae)
- •Tuberositas tibiae
- •In der Tiefe Femurkondylus und infrahoffatischer Rezessus (Tibia)
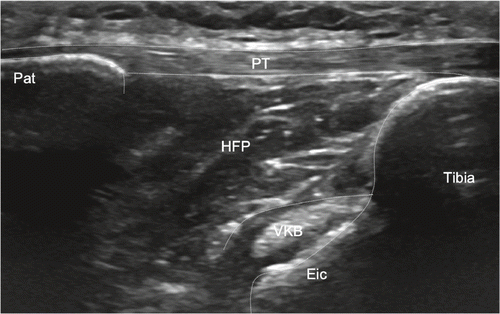
- •Vorderes Kreuzband (Eminentia intercondylaris)
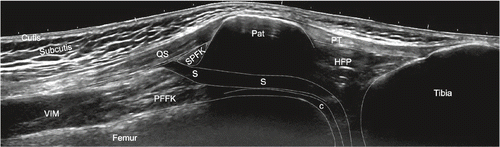
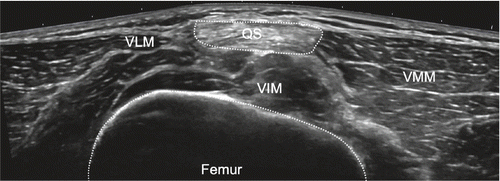
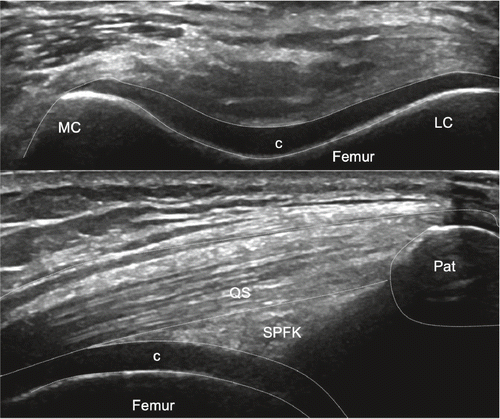
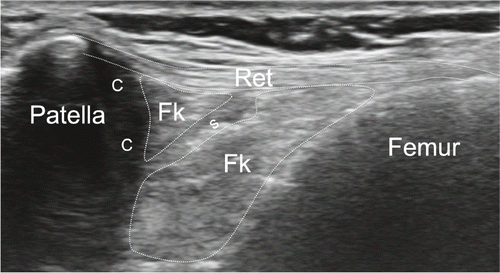
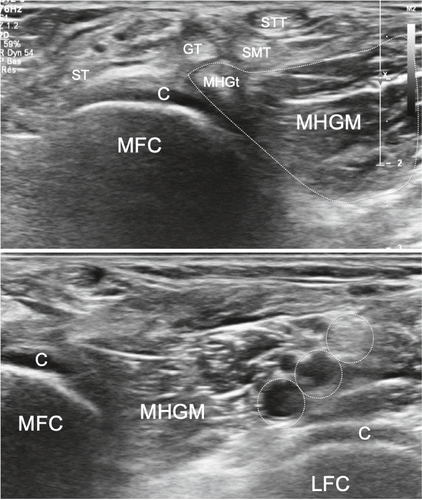
Suprapatelläre Region: Wir beginnen die Untersuchung bei gestrecktem Kniegelenk und im Weiteren in einer 20–30-Grad-Flexion im Kniegelenk. Hierbei orientieren wir uns am Femur, welcher als ossäre Landmarke in der Tiefe dient. Idealerweise beginnen wir die Untersuchung im Bereich des mittleren Oberschenkels in einem Transversalschnitt und bewegen die Ultraschallsonde in der Lifttechnik nach distal. In einem zweiten Schritt erfolgt die Untersuchung longitudinal. Die Sonde wird von proximal nach distal bis zum Patellaoberpol bewegt unter Beurteilung der Quadrizepsmuskulatur (M. vastus lateralis, intermedius, medialis und M. rectus femoris), der myotendinösen Übergänge und zuletzt der Quadrizepssehne mit Insertion an der Patella. Die Quadrizepssehne besteht aus drei Lagen, welche vor allem in der Longitudinalebene gut voneinander differenziert werden können: Oberflächlich liegt der Anteil des Musculus rectus femoris, intermediär jener des Musculus vastus lateralis und medialis und in der Tiefe der Anteil des Musculus vastus intermedius.
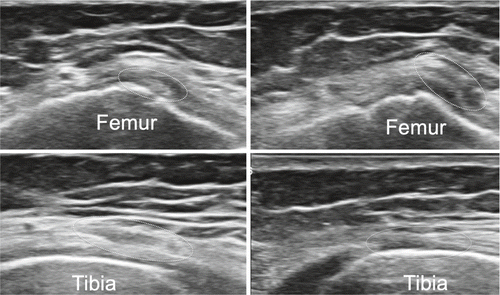
Zwischen der Quadrizepssehne und dem Patellaoberpol befindet sich der suprapatelläre Fettkörper, anterior des Femurs in der Tiefe kann der präfemorale Fettkörper dargestellt werden. Dazwischen liegt der Recessus suprapatellaris, welcher physiologischerweise mit echofreier Flüssigkeit gefüllt ist. Durch Anspannen der Quadrizepsmuskulatur (z.B. das gestreckte Bein hochheben lassen) kommt in der Regel zusätzliche Flüssigkeit vom distal gelegenen femorotibialen Gelenk in den suprapatellaren Recessus. In den tiefen Schichten präfemoral befindet sich eingangs erwähnter Fettkörper, welcher nicht mit einer synovialen Proliferation verwechselt werden sollte, da die Echogenität sehr ähnlich ist. Unter Anwendung einer hohen Frequenz wird die Insertion der Quadrizepssehne am Patellaoberpol beurteilt. Hierbei handelt es sich um eine typische Enthese, was bedeutet, dass kurz vor der Insertion das fibrilläre Muster der Sehne sich in eine echoarme Zone verändert, da hier die Sehne zu Faserknorpel wird, bevor sie in den Knochen übergeht. Einzelne Fasern der Quadrizepssehne ziehen über die Patella und kommunizieren mit der Patellarsehne. In einer maximalen Knieflexion kann transversal und longitudinal der hyaline Knorpel der Femurkondylen visualisiert werden (Abb. 1–4).
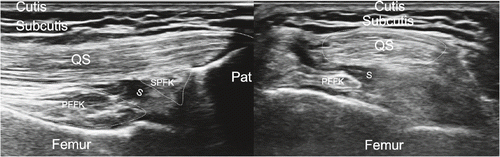
Patellaregion: Die Kniescheibe wird longitudinal und transversal untersucht. Einerseits wird die Kortikalis beurteilt, andererseits auch die Enthesen im Bereich der Insertion der Quadrizepssehne und distal im Bereich des Ursprungs der Patellarsehne. Einzelne kortikale Unterbrechungen der Patella sind normal, dies entspricht jeweils den Eingängen von nutritiven Gefässen. Es ist hier auch auf Normvarianten zu achten, wie z.B. auf eine Patella bipartita. Durch Anwendung von viel Ultraschallgel und ohne Sondendruck wird die Bursa präpatellaris aufgesucht, die normalerweise im Übergang mittleres zu distalem Drittel der Patella subkutan liegt und weiter nach distal ziehen kann. In Einzelfällen kann die Synovialmembran visualisiert werden und wenig echofreie Flüssigkeit beinhaltend. In einem Transversalschnitt auf Höhe der Patella bewegen wir die Sonde nach medial und nach lateral, dies jeweils von proximal nach distal und beurteilen isoliert die Sehne des Musculus vastus lateralis, bzw. des Musculus vastus medialis und das Retinaculum patellae mediale, bzw. laterale. Durch Kompression des medialen Recessus, respektive des lateralen Recessus, kann jeweils Flüssigkeitsaustritt auf der gegenüberliegenden Seite in den jeweiligen synovialen medialen oder lateralen Recessus ausgelöst werden.
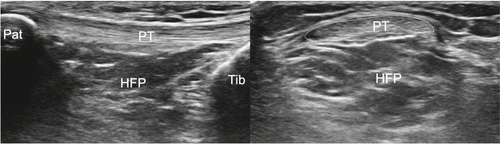
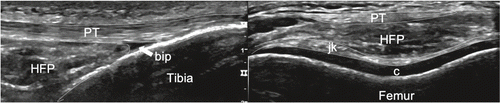
Infrapatelläre Region: Infrapatellär achten wir auf die Bursa infrapatellaris superfizialis. diese liegt subkutan zwischen der Insertion des Ligamentum patellae an der Tuberositas tibiae und der Subcutis. Physiologischerweise wird in der Regel keine Flüssigkeit detektiert. Anders ist es in der Bursa infrapatellaris profunda, welche anatomisch in der Tiefe liegt zwischen der Insertion des Ligamentum patellae an der Tuberositas tibiae und dem ganz distalen und anterioren Anteil des Hoffa-Fettkörpers: Durch eine maximale Flexion im Kniegelenk kann hier praktisch immer etwas Flüssigkeit in der Bursa dargestellt werden. Das Ligamentum patellae vom Patellaunterpol bis zur Tuberositas tibiae ziehend wird statisch und dynamisch untersucht, das heisst in entspanntem und in angespanntem Zustand. Infrapatellär longitudinal und transversal lässt sich in der Tiefe der distale Femurkondylus darstellen. Durch Wahl von tieferen Frequenzen wird der gesamte Hoffa-Fettkörper beurteilt, zudem auch die Synovialmembran und die Gelenkkapsel femorotibial in der Tiefe, welche auf dem Knorpel der Femurkondylen aufliegt. in der Tiefe und distal liegt der intrahoffatische synoviale Recessus, welcher am besten visualisiert wird, wenn die Patientin/der Patient das Bein in Richtung Untersuchungsliege drückt. In maximaler Knieflexion wird die Insertion des vorderen Kreuzbandes an der Eminentia intercondylaris ersichtlich. Durch Kippen der Sonde wird soweit möglich unter die Patella und durch den Hoffa-Fettkörper der hyaline Knorpel der Femurkondylen beurteilt (Abb. 5–7).
Sonoanatomie mediales Knie
Knie medial transversal und longitudinal
- •Position: Rückenlage, Hüftgelenk in Neutralstellung, Kniegelenk gestreckt und in Flexion
- •Untersuchung statisch und dynamisch (Innen- und Aussenrotation, Valgus- und Varusstress in Seitenlage)
Strukturen medial (in Klammer: Orientierungspunkte
- •Ossäre Orientierungspunkte
- •medialer Femurkondylus
- •Patella
- •Tibia
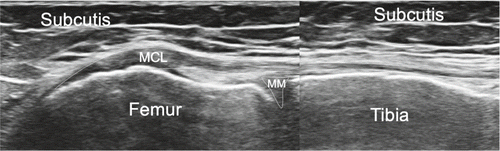
- •Lig. collaterale mediale = MCL (tiefere Schicht verwachsen mit Meniskus medialis und Gelenkskapsel)
- •Lig. meniscofemorale und meniscotibiale (Femur, Tibia)
- •Meniskus medialis (Femur, Tibia)
- •Femoro-tibialer Gelenksspalt
- •Medialer Femurkondylus, mediales Tibiaplateau
- •Medialer Recessus (Femur, Tibia)
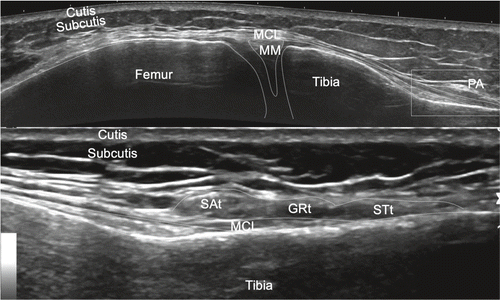
- •Pes anserinus mit Sehneninsertionen vom M. sartorius, M. gracilis und M. semitendinosus über MCL (Tibia)
- •Insertion M. semimembranosus (Tibia)
- •N. saphenus (medial von M. gracilis)
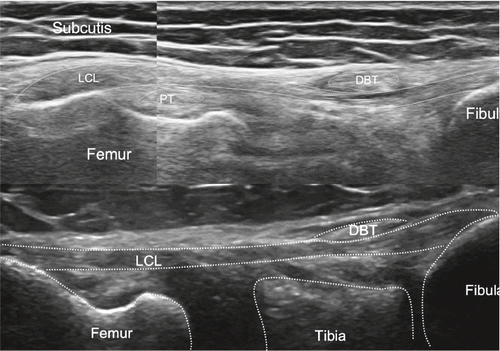
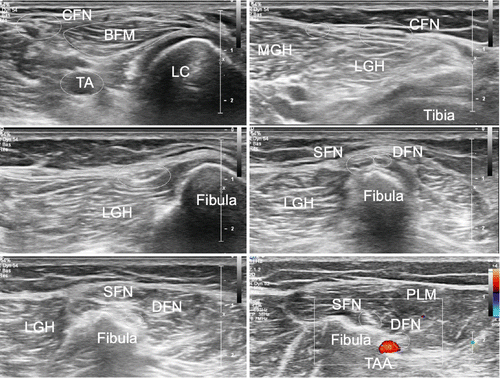
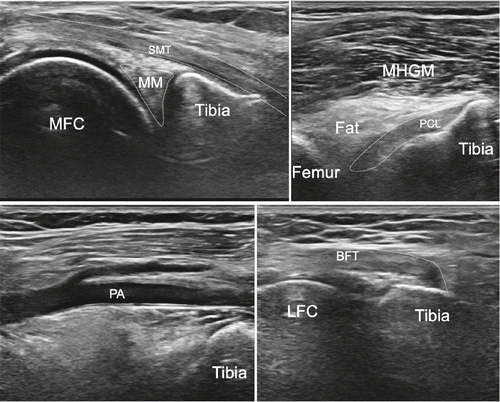
Mit einem Longitudinalschnitt beginnend orientieren wir uns proximal am Femur und distal an der Tibia. Zuerst untersuchen wir die Strukturen in einer gestreckten Position, dann in einer Flexionsstellung und zuletzt dynamisch, entweder in Rückenlage oder in Seitenlage. Bei der Untersuchung der medialen Strukturen ist das Kniegelenk idealerweise in einer leichten 20–30°-Flexion auf einer Rolle positioniert und leicht aussenrotiert. Wir beurteilen den medialen Meniskus, der aus Faserknorpel besteht und mit den tiefen Schichten des medialen Kollateralbandes verbunden ist. Wichtig ist die Untersuchung des Meniskus sowohl longitudinal wie auch transversal, statisch und im Rahmen einer funktionellen Untersuchung. Im Weiteren werden die einzelnen Ligamente zwischen Meniskus und Femur, bzw. Meniskus und Tibia statisch und funktionell visualisiert. Etwas echofreie Flüssigkeit im medialen Recessus ist physiologisch. Das mediale Seitenband wird vom Ursprung am Femur bis zur Tibia nach distal verfolgt. In dieser Region sehen wir die aponeurotische Insertion des Pes anserinus superfizialis, bestehend aus den Sehnen des Musculus sartorius, Musculus gracilis und Musculus semitendinosus. Etwas proximal davon, unter dem MCL und begleitet von einer Arterie und dem Ramus infrapatellaris des N. saphenus, kann eine der mehreren Insertionen des Musculus semimembranosus visualisiert werden. Die Bursa anserina ist beim Gesunden in der Regel nicht darstellbar, und eine Bursitis ebenda ist äusserst selten (Abb. 8–11).
Sonoanatomie laterales Knie
Knie lateral transversal und longitudinal
- •Position: Rückenlage, Hüftgelenk in Neutralstellung, Kniegelenk gestreckt und in Flexion
- •Untersuchung statisch und dynamisch (Innen- und Aussenrotation, Valgus- und Varusstress in Seitenlage)
Strukturen lateral (in Klammer: Orientierungspunkte)
- •Ossäre Orientierungspunkte
- •ateraler Femurkondylus
- •Patella
- •Tibia
- •Fibula
- •Lig. collaterale laterale/fibulare, keine feste Verbindung zu Meniskus und Gelenkskapsel (Femur, Tibia)
- •Gelenkskapsel (Femur, Tibia)
- •Sehne des M. popliteus (Femur)
- •Tractus iliotibialis (Tuberculum Gerdy)
- •Bursa iliotibialis
- •Subpoplitealer Rezessus (Femur)
- •Femoro-tibialer Gelenksspalt (Femur, Tibia)
- •Lateraler Femurkondylus, laterales Tibiaplateau
- •Lateraler Meniskus (Femur, Tibia)
- •Lateraler Recessus (Femur, Tibia)
- •Tibio-fibulares Gelenk (Tibia, Fibula)
- •N. peronealis (medialer Rand M. biceps femoris)
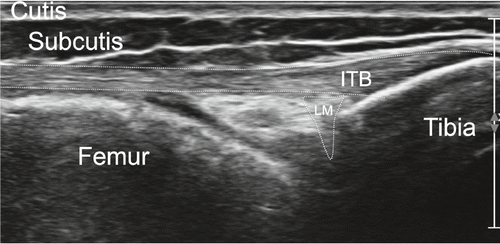
Analog zur medialen Knieuntersuchung beginnen wir mit einem Longitudinalschnitt und orientieren uns proximal am Femur und distal an der Tibia, respektive etwas posteriorer an der Fibula. Bei der Untersuchung des lateralen Knies wird das Bein bei 20–30° Flexion im Kniegelenk leicht innenrotiert. Es werden der laterale Femurkondylus und das laterale Tibiaplateau mit dem femorotibialen Gelenkspalt beurteilt. Die Gelenkkapsel verläuft zusammen mit dem Bandapparat lateral bis zum Ansatz des Tractus iliotibialis am Tuberculum Gerdy (lokalisiert antero-lateral der tibialen Epiphyse). Um den Tractus iliotibialis (iliotibial band = ITB) kann gelegentlich Flüssigkeit in einer Bursa dargestellt werden. Auch hier beurteilen wir den Meniskus statisch und dynamisch in allen Ebenen. Eine kleine Arterie kann lateral des äusseren Randes des Meniskus dargestellt werden und dient als Landmarke. Das laterale Kollateralligament ist nicht mit dem Meniskus verwachsen und entspringt dem Femur und inseriert zusammen mit der Bizepssehne am Fibulaköpfchen. Die Popliteussehne hat ihren Ursprung in der Fossa poplitea am Femur, darunter kann in der Regel ein kleiner synovialer Recessus dargestellt werden, welcher mit wenig echofreier Flüssigkeit gefüllt ist. Physiologische echofreie Flüssigkeit im lateralen Recessus ist üblich (Abb. 12, 13).
Sonoanatomie posteriores Knie
Knie posterior transversal und longitudinal
- •Position: Bauchlage oder stehend, Kniegelenk gestreckt und in Flexion
- •Untersuchung statisch und dynamisch (Innen- und Aussenrotation)
Strukturen posterior (in Klammer: Orientierungspunkte)
- •Ossäre Orientierungspunkte
- •Femurkondylen
- •Tibia
- •Fibula
- •M. gastrocnemius medialis und lateralis
- •Medial: M. sartorius, M. gracilis, M. semitendinosus, M. semimembranosus
- •Zwischen M. semimembranosus und M. gastrocnemius medialis: semimembranosus-gastrocnemius Bursa («Bakerzyste»)
- •Meniskushinterhorn
- •Posteriores Kreuzband (Tibia)
- •Posteriore Gelenkkapsel (Femur, Tibia)
- •Gefäss-Nervenbündel: superficial: N. tibialis, inter- mediär: V. popliteal, profund: A. popliteal (Füsse anheben für Venenbeurteilung)
- •Lateral: M. biceps femoris (Fibulaköpfchen)
- •Fabella
- •N. peronealis (Medialer Rand M. biceps femoris)
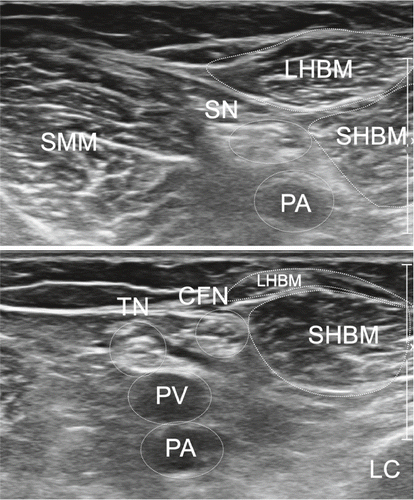
Die posteriore Untersuchung erfolgt in Bauchlage oder im Stehen. Popliteal orientieren wir uns zunächst anhand eines Transversalschnittes an den Femurkondylen und an der Arteria und Vena poplitea (intercondylärer Transversalschnitt). Oberflächlich liegt der Nervus tibialis, gefolgt von der Vena poplitea und der in der Tiefe liegenden Arteria poplitea.
Von medial nach lateral werden folgende Strukturen systematisch transversal, longitudinal, statisch und dynamisch aufgesucht: der M. sartorius, die Sehne des M. gracilis, die Sehne des M. semitendinosus, die Sehne des M. semimembranosus und die Sehne des M. gastrocnemius gefolgt vom medialen Kopf des M. gastrocnemius.
Zwischen der Sehne des M. semimembranosus und dem Caput medialis des M. gastrocnemius liegt die Semimembranosus-Gastrocnemius-Bursa, welche auch «Bakerzyste» genannt werden kann. Die Autoren ziehen es vor, die Semimembranosus-Gastrocnemius-Bursa im Stehen und nach Belastung des Kniegelenkes zu untersuchen.
Medial transversal lassen sich von proximal der M. semimembranosus und der M. gastrocnemius medialis darstellen. In der Tiefe wird das Hinterhorn des medialen Meniskus visualisiert, proximal der mediale Femurkondylus und distal das Tibiaplateau mit dem jeweiligen echofreien hyalinen Knorpelüberzug. Das hintere Kreuzband wird in einem schrägen Schnitt unter Anwendung tiefer Frequenzen visualisiert.
In einem lateralen Longitudinalschnitt lassen sich proximal der Musculus biceps femoris und distal der Musculus gastrocnemius lateralis jeweils transversal und longitudinal darstellen. In der Tiefe liegt das laterale Meniskushinterhorn, etwas proximal der laterale Femurkondylus, distal die Tibia und lateraler das Fibulaköpfchen. Popliteal wird der Nervus peroneus communis und dessen weitere distale Äste aufgesucht (Abb. 14–17).
Literaturempfehlungen
. US of the knee: Scanning techniques, pitfalls, and pathologic conditions. Radiographics. 2016;36:1759–1775. doi:10.1148/rg.201616 0019.
. Ultrasound of the nerves of the knee region: Technique of examination and normal US appearance. J Ultrasound. 2007;10:68–75. doi:10.1016/j.jus. 2007.04.004.
, . Ultrasound of the knee with emphasis on the detailed anatomy of anterior, medial, and lateral structures. Skeletal Radiol. 2014;43:1025–1039. doi:10.1007/s00256-014-1841-6.
, . Anatomic and ultrasonographic evaluation of the knee sensory innervation: A cadaveric study to determine anatomic targets in the Treatment of Chronic Knee Pain. Reg Anesth Pain Med. 2017;42:90–98. doi:10.1097/AAP.0000000000000516.
. Ultrasound of the knee. AJR Am J Roentgenol. 2014;202:W284. doi:10.2214/AJR.13.11483.



