Selbstmitgefühl mediiert den Zusammenhang zwischen dysfunktionalen Persönlichkeitsstilen und der mentalen Gesundheit depressiver Patient_innen
Abstract
Zusammenfassung.Theoretischer Hintergrund: Ein selbstunsicherer und Borderline-Persönlichkeitsstil scheinen positiv mit Symptomschwere und negativ mit Lebenszufriedenheit bei depressiven Personen zusammenzuhängen. Selbstmitgefühl könnte hierbei eine vermittelnde Rolle spielen. Fragestellung: Die vorliegende Studie untersuchte, ob ein geringeres Selbstmitgefühl den Zusammenhang eines selbstunsicheren bzw. Borderline-Persönlichkeitsstils mit geringerer Lebenszufriedenheit und höherer Symptomschwere vermittelt. Methode: In einer Querschnitts-Erhebung beantworteten 78 ambulante Patient_innen mit Majorer Depression Fragebögen zu Selbstmitgefühl, Lebenszufriedenheit, depressiver Symptomschwere und Persönlichkeitsstilen. Anschließend wurden Mediationsanalysen berechnet. Ergebnisse: Die Ergebnisse implizieren, dass ein geringeres Selbstmitgefühl den Zusammenhang zwischen einem selbstunsicheren Stil und depressiver Symptomschwere vermittelt. Insbesondere eine ausgeprägtere Selbstverurteilung vermittelte den Zusammenhang zwischen einem selbstunsicheren bzw. Borderline-Stil und geringerer Lebenszufriedenheit. Schlussfolgerungen: Selbstmitgefühl zu stärken und insbesondere Selbstverurteilung zu reduzieren könnte bei depressiven Patient_innen mit selbstunsicherem oder Borderline-Stil ein Ansatzpunkt zur Verbesserung der mentalen Gesundheit sein, was in Interventionsstudien untersucht werden sollte. Limitationen der Studie sind das querschnittliche Design und die geringe interne Konsistenz einzelner Selbstmitgefühls-Facetten.
Abstract.Background: Avoidant and borderline personality styles seem to negatively affect the mental health of depressive individuals. Self-compassion may play an important mediating role in this regard. Objective: The present study investigated whether lower self-compassion mediates the association of an avoidant or borderline personality style with lower life satisfaction and higher symptom severity. Methods: In a cross-sectional survey, 78 outpatients with Major Depression answered questionnaires on self-compassion, life satisfaction, symptom severity, and personality styles. We then calculated mediation analyses. Results: The results indicate that self-compassion mediates the relationship between an avoidant style and symptom severity. Particularly stronger self-judgment mediated the association of avoidant and Borderline styles with lower life satisfaction. Conclusions: Increasing self-compassion and particularly reducing self-judgment in depressive outpatients with avoidant and borderline styles may be a way to improve mental health, something intervention studies should investigate further. Limitations lie in the cross-sectional design and the low internal consistency of some self-compassion facets.
Theoretischer Hintergrund
Eine depressive Störung gehört mit einer Lebenszeitprävalenz von etwa 12 % zu den häufigsten psychischen Störungen in Deutschland (Busch et al., 2013), und geht mit einer hohen Krankheitslast einher (Vos et al., 2012). Auch wenn der Großteil der Betroffenen nach einer depressiven Episode genesen kann, zeichnet sich das Störungsbild meist durch einen chronischen Verlauf mit erneuten Episoden aus (Richards, 2011). Daher scheint es bedeutsam, Einflussfaktoren auf die verschiedenen Erfolgsindikatoren im Genesungsprozess zu untersuchen, die im Sinne einer verbesserten Behandlung gezielt adressiert werden können. Die vorliegende Arbeit will einen Beitrag zur Identifizierung solcher Faktoren leisten.
Besonders komorbide psychische Störungen scheinen sich bei Depressionen auf die Genesung auszuwirken (Richards, 2011). Unter anderem liegen häufig dysfunktionale Persönlichkeitsstile – und in ausgeprägterer Form -störungen – komorbid vor (Friborg et al., 2014). Dabei wird davon ausgegangen, dass eine Persönlichkeitsstörung die Vulnerabilität für die Entwicklung einer Depression erhöht (Bockian, 2006a).
Empirisch zeigten sich negative Effekte einer komorbiden Persönlichkeitsstörung auf die Symptomschwere (Abela et al., 2003; Stanley & Wilson, 2006), den Verlauf (Rothschild & Zimmerman, 2002; Skodol et al., 2011) und die Effektivität der Behandlung (Newton-Howes et al., 2014; Shea et al., 1992).
Dabei stellten sich in einer nicht-klinischen Studie von Valikhani et al. (2020) der Borderline- und der selbstunsichere Stil von allen untersuchten Stilen (entsprechend der DSM-Klassifikation von Persönlichkeitsstörungen) als die stärksten Korrelate von depressiven Symptomen heraus. Dieser Zusammenhang könnte z. B. auf den bei einer selbstunsicheren und Borderline-Störung geringeren Selbstwert zurückgeführt werden (Abela et al., 2003; Meyer, 2002). Daneben stellt die Verbesserung der Lebenszufriedenheit (LZ) einen wichtigen Erfolgsindikator im Genesungsprozess dar (Raj et al., 2019). Hier zeigte sich, dass eine niedrigere LZ vor allem in Zusammenhang mit dem Vorliegen einer Borderline-Störung (Signerski-Krieger et al., 2015; Zeitler et al., 2020) bzw. einem stärker ausgeprägten Borderline-Stil (Koster et al., 2018) steht. Wilberg et al. (2009) fanden weiterhin, dass die selbstunsichere und Borderline-Persönlichkeitsstörung von allen Persönlichkeitsstörungen mit der stärksten funktionellen Beeinträchtigung und Erstere mit der geringsten Lebensqualität verbunden ist.
Diese negativen Einflüsse auf die Genesung verdeutlichen die Notwendigkeit spezieller Interventionen für depressive Personen mit komorbiden Persönlichkeitsstilen bzw. -störungen. Da Persönlichkeitsmerkmale wahrscheinlich durch zeitliche Stabilität bzw. relative Unveränderbarkeit geprägt sind (Roberts & DelVecchio, 2000), muss hierfür an vermittelnden Mechanismen angesetzt werden.
Einen solchen Ansatzpunkt könnte Selbstmitgefühl (SMG) darstellen. Es beschreibt die Fähigkeit, sich im Kontext von Leid freundlich zu begegnen und als durch Unvollkommenheit geprägtes Wesen anzuerkennen (Neff, 2003a). SMG kann dabei als Konglomerat aus positiven Einstellungen, nämlich Selbstfreundlichkeit, Gemeinsames Menschsein und Achtsamkeit (mit den Gegenpolen Selbstverurteilung, Isolation und Überidentifikation) gegenüber der eigenen Person angesehen werden (Neff, 2003b).
Selbstfreundlichkeit bedeutet, den eigenen Schwächen mit Toleranz zu begegnen und Perfektion als unerreichbares Ziel menschlichen Handelns anzusehen. Der Gegenpol Selbstverurteilung beschreibt eine selbstkritische Haltung, bei der den eigenen Schwächen feindselig gegenübergetreten wird. Gemeinsames Menschsein ist die gelassene Erkenntnis, dass alle Menschen Fehler machen und diese nie allein in den Schwächen einer Person begründet sind. Dies erhält die Handlungsfähigkeit aufrecht. Isolation hingegen geht mit dem Eindruck einher, anders zu sein. Fehlschläge werden ausschließlich auf eigene Unzulänglichkeit attribuiert. Die Komponente Achtsamkeit beschreibt die bewusste, nicht-wertende Aufmerksamkeitslenkung auf den gegenwärtigen Moment, einschließlich schmerzlicher Gefühle und Gedanken. Demgegenüber steht die Überidentifikation, bei der sich die Person durch ihr Erleben und Verhalten definiert und dieses als endgültig und unveränderlich ansieht. Statt im Hier-und-Jetzt zu sein, gerät die Person so in einen Ruminationskreislauf (Neff & Germer, 2017).
Es ist die Kombination der Komponenten, die SMG von anderen Konzepten wie Selbstwert, Selbstakzeptanz und Selbstmitleid unterscheidet (Barnard & Curry, 2011).
In Vergleichsstudien stellte sich heraus, dass Personen mit einer diagnostizierten depressiven Störung ein geringeres SMG aufweisen als gesunde Kontrollgruppen (Benda et al., 2018; Krieger, 2013), was zu den Diagnosekriterien der Depression passt. So steht z. B. die für das Störungsbild typische selbstkritische Einstellung (Thew et al., 2017) im Widerspruch zu SMG Auch geht ein geringeres SMG mit dem symptomatischen, vermehrten Erleben negativer Affekte einher (Beato et al., 2021), vermutlich, weil diese nicht funktional reguliert werden (Bakker et al., 2019). Die stattdessen häufige Überidentifikation mit negativem Erleben steht in Zusammenhang mit der symptomatischen Rumination (Bakker et al., 2019; Krieger et al., 2013). Entsprechend hängt ein geringeres SMG mit dem Ausmaß depressiver Symptome zusammen (Bakker et al., 2019; Krieger et al., 2013), bzw. sagt diese vorher (Krieger et al., 2016) und stellt somit einen präventiven Ansatzpunkt dar. Laut der Metaanalyse von Zessin et al. (2015) fanden Studien mit nicht-depressiven Personen außerdem einen positiven Zusammenhang zwischen SMG und LZ, was in Bezug auf den funktionaleren Umgang mit negativen Affekten logisch erscheint. Unseres Wissens nach wurde die Beziehung bisher noch nicht in einer depressiven Stichprobe untersucht.
Auch wurde die Persönlichkeit bisher selten im Zusammenhang mit SMG betrachtet. Studien von Rahmati Kankat et al. (2020) und Valikhani et al. (2020) mit nicht-depressiven Personen zeigen, dass dysfunktionale Persönlichkeitsstile mit geringerem SMG korrelieren, wobei selbstunsichere, abhängige und Borderline-Persönlichkeitsstile den stärksten Zusammenhang aufweisen (Valikhani et al., 2020). Bei Rahmati Kankat et al. (2020) zeigten dysfunktionale Persönlichkeitsstile insbesondere zu mehr Selbstverurteilung die stärksten Zusammenhänge. Dies liegt nahe, da die Borderline-Persönlichkeit mit Selbstverachtung und negativen Selbstschemata einhergeht (Warren, 2015), und die selbstunsichere Persönlichkeit durch ein Selbstbild fundamentaler Unfähigkeit und die internale Attribution von Fehlschlägen geprägt ist (Bockian, 2006b).
Man kann davon ausgehen, dass SMG durch Interventionen gestärkt werden kann. So tragen Programme wie die Compassion Focused Therapy (Gilbert, 2010) zu einer Steigerung des SMGs bei und wirken sich positiv auf das Symptombild einer Depression (Wilson et al., 2019) oder Persönlichkeitsstörung aus (Feliu-Soler et al., 2017; Scheibner et al., 2017).
Fragestellung
Zusammenfassend gehen dysfunktionale Persönlichkeitseigenschaften mit negativen Effekten auf die mentale Gesundheit (Symptomschwere und LZ) als Genesungsindikator bei depressiven Personen einher. Um mögliche Ansatzpunkte für Interventionen zu identifizieren, könnte die Untersuchung der vermittelnden Mechanismen, wie SMG hilfreich sein. In der vorliegenden Studie wurden daher folgende Fragestellungen in einer Stichprobe depressiver Patient_innen untersucht: Mediiert ein geringeres SMG den Zusammenhang eines selbstunsicheren Persönlichkeitsstils mit einer stärkeren Symptomschwere und geringeren LZ? Mediiert ein geringeres SMG den Zusammenhang eines Borderline-Persönlichkeitsstils mit einer stärkeren Symptomschwere und geringeren LZ?
Methode
Stichprobe
Entsprechend den Empfehlungen von Fritz und Mackinnon (2007) wurde a-priori eine Stichprobengröße von N = 78 definiert, um mittlere Pfadeffekte in einer einfachen Mediation mit Perzentil-Bootstrapping aufzudecken (1-β = 80 %, α = 5 %). Diese Stichprobengröße wurde erreicht.
Rekrutiert wurden Patient_innen einer psychotherapeutischen Praxisgemeinschaft. Als Einschlusskriterium diente die primäre Diagnose einer Majoren Depression, die im Rahmen der Diagnostik anhand des ICD-10 (Dilling & Freyberger, 2006) durch die behandelnden Therapeut_innen festgestellt wurde. Darunter fielen F32 (Depressive Episode) und F33 Diagnosen (Rezidivierende depressive Episode). Es gab keine weiteren Ausschlusskriterien.
Untersuchungsdesign
Die querschnittliche Fragebogenstudie wurde in Form einer Online-Erhebung mit LimeSurvey durchgeführt. Nach Ansprache der geeigneten Patient_innen (N = 95) wurde den Interessierten (N = 88) ein Teilnahmelink per Mail zugeschickt. Nach Bestätigung der Einverständnis- und Datenschutzerklärungen wurden soziodemografische Daten und die relevanten Konstrukte erfasst. Die Beantwortung der Fragen nahm 20 – 30 Minuten in Anspruch. Es gab keine Aufwandsentschädigung. Alle freiwilligen Proband_innen wurden über Ziele und Ablauf der Studie informiert und willigten schriftlich darin ein. Ein positives Ethikvotum der zuständigen Ethikkommission liegt vor.
Operationalisierung
Cronbach’s Alpha-Werte sind für die Validierungs- (αv) und vorliegende Studie (α) angegeben.
Soziodemografische Daten
Soziodemografische Daten beinhalteten Alter, Geschlecht und Therapiedauer in Monaten. Die Hauptdiagnose sowie Komorbiditäten wurden aus der Patient_innenakte entnommen.
Selbstmitgefühl (SMG)
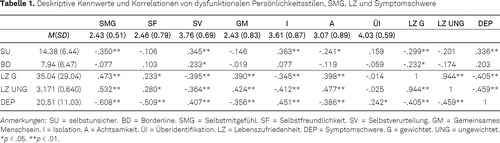
Das SMG wurde mit der deutschen Kurzform der Self-Compassion-Scale (SCS) von Hupfeld und Ruffieux (2011; original: Raes et al., 2011) erfasst. Laut Autor_innen ist die faktorielle Validität unzureichend und die Subskalen daher vorsichtig zu interpretieren. Für die ökonomische Erfassung des generellen Selbstmitgefühls handelt es sich aber um ein reliables (αv = .66-.91) und valides Instrument. Die 12 Items werden auf einer fünfstufigen Skala bewertet (1 = sehr selten bis 5 = sehr oft; α = .77; Range = 12 – 60). Die Subskalen (je zwei Items; Range = 2 – 10) entsprechen den oben beschriebenen SMG-Facetten (Selbstfreundlichkeit [α = .43] vs. Selbstverurteilung [α = .60], Gemeinsames Menschsein [α = .63] vs. Isolation [α = .37], Achtsamkeit [α = .70] vs. Überidentifizierung [α = .11]).
Lebenszufriedenheit (LZ)
Zur Erfassung der LZ der Proband_innen wurden die Fragen zur LebenszufriedenheitModule (FLZM), ein reliables (αv = .82, Daig et al., 2011) und valides Instrument von Henrich und Herschbach (2000), herangezogen. Es umfasst acht Items (Freunde, Freizeitgestaltung, Gesundheit, finanzielle Sicherheit, Arbeit, Wohnsituation, Familienleben, Sexualität). Diese werden auf einer fünfstufigen Skala hinsichtlich der Zufriedenheit und Wichtigkeit (1 = nicht wichtig / unzufrieden bis 5 = extrem wichtig / sehr zufrieden) bewertet. Für jedes Item wird ein gewichteter Score berechnet ([Wichtigkeit-1]*[Zufriedenheit*2 – 5]). Diese Itemscores werden zu einem gewichteten Gesamtscore addiert (α = .54; Range = -96 – 160). Aufgrund der geringen internen Konsistenz des gewichteten Scores wurden die Berechnungen zusätzlich auch für den ungewichteten Score (Mittelwert der acht Items für die Zufriedenheit) durchgeführt (Range = 1 – 5; α = .67).
Symptomschwere
Die Symptomschwere wurde mit der Revision (II) des Beck Depressions-Inventars (BDI) von Hautzinger et al. (2009; original: Beck et al., 1996), einem bekannten reliablen (αv = .93) und validen Verfahren (Hautzinger et al., 2009) erhoben. Es beinhaltet 21 Items (α = .92; Range = 0 – 63), die auf einer vierstufigen Antwortskala (Symptomschwere von 0 bis 3) bewertet werden. Erfasst werden entsprechend den DSM-IV-Kriterien für Depressionen (Saß & Houben, 2001) z. B. Traurigkeit, Pessimismus und Versagensgefühle.
Persönlichkeitsstile
Die VDS-Persönlichkeitsskalen (VDS30), ein reliables (selbstunsicher: αv = .81; Borderline: αv = .77) und valides Instrument (Sulz, Gräff-Rudolph & Jakob, 1998) aus dem Verhaltensdiagnostiksystem von Sulz (1993) dienten zur Erfassung dysfunktionaler Persönlichkeitszüge. Die neun Skalen entsprechen der DSM-IV-Klassifikation für Persönlichkeitsstörungen und werden durch je 10 Aussagen (selbstunsicher: Mir ist es wichtig, daß ich nicht unangenehm auffalle; Borderline: Allein und verlassen sein ist so schlimm, daß ich alles tue, fast verzweifelt, um dies zu verhindern) auf einer vierstufigen Skala (0 = nicht bis 3 = sehr) abgefragt (Selbstunsicher: α = .84; Borderline: α = .74; Range = 0 – 30).
Datenanalyse
Die Datenanalyse wurde mit IBM SPSS 26 durchgeführt. Die Mediationsanalysen wurden mit PROCESS 3.5 (Hayes, 2018) berechnet (Perzentil-Bootstrapping mit 10000 Stichproben und heteroskedastizitäts-konsistenten Standardfehlern [robust gegenüber Verletzung der Varianzhomogenität]; Davidson & MacKinnon, 1993). Die indirekten Effekte wurden auf einem Signifikanzniveau von α=5 % getestet.
Es wurden vier einfache Mediationen mit dem selbstunsicheren und dem Borderline-Persönlichkeitsstil als Prädiktoren, SMG als Mediator und der Symptomschwere und LZ als Kriteriums-Variablen gerechnet. Zusätzlich wurden vier parallele Mediationen, in die nicht das generelle SMG, sondern die sechs Facetten eingingen, überprüft.
Da sich kein signifikanter Einfluss von Alter und Geschlecht als Kovariaten zeigte, werden im Folgenden zugunsten der Power ausschließlich die Modelle ohne Kovariaten berichtet (in Anlehnung an Rahmati Kankat et al., 2020).
Ergebnisse
Deskriptive Analysen und bivariate Zusammenhänge
Die Stichprobe (59 weiblich [76 %]) wies eine breite Altersspanne auf (M = 41.74 Jahre, SD = 12.05, 18 – 66). Die Behandlungsdauer variierte stark (M = 15.96 Monate, SD = 13.73, 1 – 72). Die Hauptdiagnosen waren relativ gleich auf die beiden Einschlussdiagnosen verteilt (F32: 35 [45 %]; F33: 43 [55 %]). Bei den Komorbiditäten waren Angststörungen (32 [41 %]) und Persönlichkeitsstörungen (16 [21 %]) am stärksten vertreten. Die deskriptiven Kennwerte und Zusammenhänge zwischen den interessierenden Konstrukten sind in Tabelle 1 dargestellt. Es zeigten sich beim selbstunsicheren Stil die meisten signifikanten Zusammenhänge zu SMG. Für Borderline spielte nur die Facette der Selbstverurteilung eine Rolle.
Hypothesentests
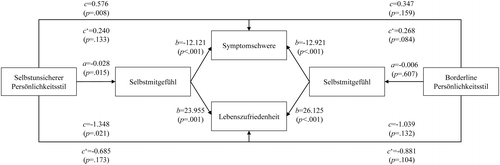
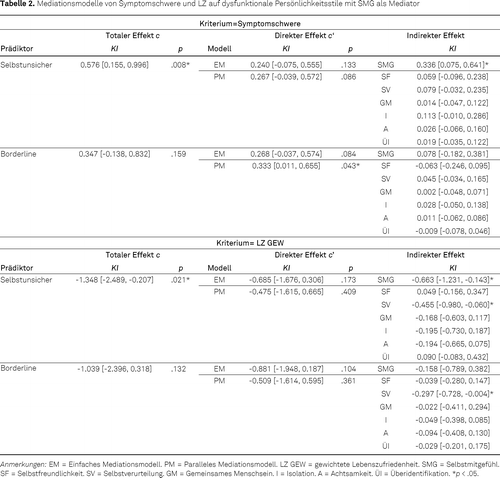
Die Ergebnisse der Mediationsmodelle sind in Tabelle 2 dargestellt. Es zeigte sich ein indirekter Effekt vom selbstunsicheren Persönlichkeitsstil auf Depression über das generelle SMG (vollständig standardisierter Effekt 0.196).
Für den Borderline-Persönlichkeitsstil zeigte sich kein vermittelnder Effekt, aber ein direkter Effekt im parallelen Modell.
Weiterhin ergab sich ein indirekter Effekt vom selbstunsicheren Persönlichkeitsstil auf die LZ über das generelle SMG und über die Facette Selbstverurteilung (vollständig standardisierte Effekte je -0.147 und -0.101).
Für den Borderline-Stil war Selbstverurteilung ebenfalls ein Mediator (vollständig standardisierter Effekt -0.066). Dies war allerdings für den ungewichteten Score nicht mehr der Fall.
Die Pfade der einfachen Mediationsmodelle sind in der Abbildung 1 abgebildet.
Diskussion
Zusammenfassung
In der vorliegenden Studie wurden folgende Fragestellungen in einer Stichprobe depressiver Patient_innen untersucht: Mediiert ein geringeres SMG den Zusammenhang eines selbstunsicheren Persönlichkeitsstils mit einer stärkeren Symptomschwere und geringeren LZ? Mediiert ein geringeres SMG den Zusammenhang eines Borderline-Persönlichkeitsstils mit einer stärkeren Symptomschwere und geringeren LZ? Bezüglich der ersten Fragestellung zeigen die Ergebnisse, dass ein niedrigeres SMG (Gesamtscore) den Zusammenhang zwischen einem selbstunsicheren Stil und einer geringeren LZ sowie den Zusammenhang zwischen einem selbstunsicheren Stil und einer stärkeren Symptomschwere vermittelt. Bei Differenzierung der einzelnen SMG-Facetten war eine höhere Ausprägung der Facette Selbstverurteilung ein signifikanter Mediator für geringere LZ. Hinsichtlich der zweiten Fragestellung (den Borderline-Stil betreffend) zeigte sich keine vermittelnde Rolle des SMGs (Gesamtscore). Lediglich eine geringere Ausprägung der SMG-Facette Selbstverurteilung war ein Mediator für den Zusammenhang zwischen dem Borderline-Stil und geringerer LZ.
Interpretation
Die Ergebnisse sprechen dafür, dass ein ausgeprägterer selbstunsicherer Persönlichkeitsstil bei depressiven Patient_innen mit einem geringeren SMG und darüber vermittelt mit einer schlechteren mentalen Gesundheit einhergeht. Dies stützt bisherige Befunde zu Zusammenhängen zwischen einem selbstunsicheren Stil auf der einen Seite und geringerem SMG, geringerer LZ und höherer Symptomschwere auf der anderen Seite (Valikhani et al., 2020; Wilberg et al., 2009). Die Assoziation eines geringeren SMGs mit höherer Symptomschwere (Bakker et al., 2019; Krieger et al., 2013) und geringerer LZ (Zessin et al., 2015) passt ebenfalls zu bisherigen Befunden. Dem könnte zugrunde liegen, dass ein geringeres SMG zu einem dysfunktionaleren Umgang mit negativen Affekten führt (Bakker et al., 2019; Beato et al., 2021). Als vermittelnde Variable für den Zusammenhang zwischen einem selbstunsicheren Stil und LZ war von den einzelnen Facetten nur die Selbstverurteilung relevant (obwohl alle SMG-Facetten bivariat mit der LZ korrelierten). Dies entspricht den Befunden von Rahmati Kankat et al. (2020) und scheint naheliegend vor dem Hintergrund, dass die selbstunsichere Persönlichkeit insbesondere durch ein Selbstbild fundamentaler Unfähigkeit und die internale Attribution von Fehlschlägen geprägt ist (Bockian, 2006b).
Bezüglich des Borderline-Stils zeigte sich entsprechend, dass ein ausgeprägterer Borderline-Stil mit mehr Selbstverurteilung und darüber vermittelt mit einer geringeren LZ einhergeht. Auch dies ist im Einklang mit Rahmati Kankat et al. (2020), zumal die Borderline-Persönlichkeit insbesondere mit Selbstverachtung und negativen Selbstschemata einhergeht (Warren, 2015). Insgesamt aber fand sich entgegen bisheriger Befunde (Signerski-Krieger et al., 2015; Zeitler et al., 2020) kein stabiler Zusammenhang des Borderline-Stils mit LZ und Symptomschwere. Es wurde lediglich ein korrelativer Zusammenhang mit geringerer LZ sowie ein direkter Zusammenhang mit stärkerer Symptomschwere im parallelen Modell gefunden. Die Zusammenhänge zwischen Borderline, Symptomschwere und LZ sollten daher in künftigen Studien vor dem Hintergrund alternativer vermittelnder Prozesse eingängiger untersucht werden. So könnten Defizite in der funktionalen Emotionsregulation unabhängig vom SMG eine zentrale Rolle für Symptomschwere und LZ spielen. Es sollte aber auch beachtet werden, dass der Borderline-Stil im Vergleich zum selbstunsicheren Stil in der vorliegenden Stichprobe geringer ausgeprägt war.
Insbesondere die negative SMG-Facette Selbstverurteilung scheint also eine wichtige vermittelnde Rolle für den Zusammenhang zwischen den beiden dysfunktionalen Persönlichkeitsstilen mit mentaler Gesundheit zu spielen. Entsprechend zeigte auch die Deskriptivstatistik, dass vor allem die negativen Gegenpole (Selbstverurteilung, Isolation und Überidentifikation) des SMGs bei der vorliegenden Stichprobe hoch ausgeprägt waren, was zu den Ergebnissen von Krieger (2013) passt.
Hinsichtlich der bivariaten Korrelationen zwischen den einzelnen SMG-Facetten und Symptomschwere bzw. LZ traten geringfügige Unterschiede zu bisherigen Studien auf. So war im Gegensatz zu Krieger et al. (2013) auch der Bestandteil des Gemeinsamen Menschseins ein negatives Korrelat der Symptomschwere. Für Überidentifikation zeigte sich anders als bei Zessin et al. (2015) kein Zusammenhang mit der LZ. Diese könnten durch Unterschiede in den Stichproben (depressiv vs. nicht-depressiv) bedingt sein.
Limitationen und Stärken
Die Ergebnisse müssen vor dem Hintergrund einiger Limitationen betrachtet werden. Auch wenn wahrscheinlich davon auszugehen ist, dass die Persönlichkeit als stabiles Merkmal ein Vulnerabilitätsfaktor für Symptomschwere oder geringere LZ ist (Krieger et al., 2016), kann aufgrund des querschnittlichen Designs keine Kausalität abgeleitet werden. Allerdings liefert die Studie einen ersten Anhaltspunkt für diese Zusammenhänge und ist damit eine Ausgangsbasis für Längsschnitts- und experimentelle Studien.
Für die parallelen Mediationsmodelle war die Stichprobe möglicherweise zu klein, sodass diese Ergebnisse in künftigen, größeren Stichproben repliziert werden sollten.
Ein weiterer Punkt ist die mangelnde faktorielle Validität der deutschen Kurzform der SCS (Hupfeld & Ruffieux, 2011), die aus ökonomischen Gründen genutzt wurde. Entsprechend sollten die Subskalen vorsichtig interpretiert werden, zumal die internen Konsistenzen für Selbstfreundlichkeit, Überidentifikation und Isolation kritisch waren. Die Skala Selbstverurteilung, die in der vorliegenden Studie von besonderer Bedeutung war, wies hingegen ein ausreichendes Alpha auf. Für eine differenziertere Aussage sollten die Facetten umfassender, z. B. mit der Langversion der SCS (Hupfeld & Ruffieux, 2011) erhoben werden. Weiterhin war beim gewichteten FLZM-Gesamtscore (Henrich und Herschbach, 2000) die interne Konsistenz fragwürdig. Die Ergebnisse des ungewichteten Scores unterschieden sich allerdings nur wenig. Lediglich für den Zusammenhang zwischen Borderline und LZ war Selbstverurteilung kein Mediator mehr.
Auch die heterogene Zusammensetzung der Stichprobe ist eine Limitation. Dies betrifft z. B. die Therapiedauer und das Alter. Bei 16 der 78 Patient_innen lag zudem eine komorbide Persönlichkeitsstörung vor, was den Einfluss der Persönlichkeitsstile verzerrt haben könnte. Gleichzeitig erhöhte diese Heterogenität die externe Validität der vorliegenden Studie, was eine Stärke darstellt. Als weitere Stärke ist die Stichprobengröße zu nennen, die gemäß der a-priori Poweranalyse dem optimalen Stichprobenumfang für eine einfache Mediation entsprach. Somit gehen wir davon aus, dass diese Ergebnisse verlässlich sind.
Zudem befasste sich die Studie als erste mit möglichen Mediatoren des Zusammenhangs zwischen dysfunktionalen Persönlichkeitsstilen und der mentalen Gesundheit als Genesungsindikator bei ambulanten depressiven Patient_innen. Die Ergebnisse liefern wertvolle Implikationen für Theorie und Praxis.
Implikationen für Praxis und Forschung
Basierend auf den vorliegenden Ergebnissen sollte die Rolle des SMGs auch bei anderen dysfunktionalen Persönlichkeitsstilen als dem selbstunsicheren und Borderline-Stil überprüft werden. Insbesondere für die anderen Cluster-C-Stile könnten die gefundenen Zusammenhänge eine besondere Rolle spielen (Friborg et al., 2014).
Diese weisen darauf hin, dass sie verringerte LZ bei Patient_innen mit ausgeprägtem selbstunsicheren und Borderline-Stil unter anderem auf einen besonders kritischen Umgang mit sich selbst zurückzuführen zu sein scheint. Interventionen, die an dieser selbstkritischen Haltung ansetzen, könnten also zu einer Erhöhung der LZ beitragen. Ebenso ist die Steigerung des generellen SMGs ein Ansatzpunkt, um die Symptomschwere bei Patient_innen mit einem selbstunsicheren Stil zu reduzieren. Denn da Persönlichkeitsstile relativ stabile Eigenschaft zu sein scheinen (Roberts & DelVecchio, 2000), muss an vermittelnden Faktoren angesetzt werden.
Vor dem Hintergrund, dass Personen mit dysfunktionalen Persönlichkeitsstilen / -störungen schlechter auf eine Depressionsbehandlung ansprechen (Newton-Howes et al., 2014; Shea et al., 1992), könnten Elemente zur Steigerung des SMGs also die Depressionsbehandlung für diese Personen verbessern. So zeigten sich z. B. für die Compassion Focused Therapy (CFT) von Gilbert (2010) positive Effekte hinsichtlich einer verringerten depressiven Symptomatik (Wilson et al., 2019). Auch für die Cluster C- (Scheibner et al., 2017) und die Borderline-Persönlichkeitsstörung (Feliu-Soler et al., 2017) wirkt sich eine Steigerung des SMGs positiv auf das Symptombild aus.
Schlussfolgerungen
Zusammenfassend lässt sich festhalten, dass ein gering ausgeprägtes SMG den Zusammenhang zwischen insbesondere einem selbstunsicheren Persönlichkeitsstil und der mentalen Gesundheit bei depressiven Patient_innen vermittelt, wobei vor allem die Facette Selbstverurteilung relevant scheint.
In Interventionsstudien sollte die Wirksamkeit SMG-basierter Interventionen hinsichtlich einer Abpufferung der negativen Effekte komorbider Persönlichkeitsstile bei Personen mit Depression untersucht werden.
Wir danken Christina Wickles aus der Psychotherapeutischen Praxis Wickles für die Unterstützung bei der Rekrutierung.
Literatur
(2003). Cognitive vulnerability to depression in individuals with borderline personality disorder. J Pers Disord, 17, 319 – 329. https://doi.org/10.1521/pedi.17.4.319.23968
(2019). Emotion regulation as a mediator of self-compassion and depressive symptoms in recurrent depression. Mindfulness, 1169 – 1180. https://doi.org/10.1111/papt.12107
(2011). Self-compassion: Conceptualizations, correlates, & interventions. Rev Gen Psychol, 15, 289 – 303. https://doi.org/10.1037/a0025754
(2021). “Everything is gonna be alright with me”: The role of self-compassion, affect, and coping in negative emotional symptoms during coronavirus quarantine. Int J Environ Res, 18, 1 – 15. https://doi.org/10.3390/ijerph18042017
(1996). Beck Depression Inventory. BDI-2. London: Pearson.
(2018). Differences in self-compassion and shame in patients with anxiety disorders, patients with depressive disorders and healthy controls. Cesk Psychol, 62, 529 – 541.
(2006).
a). An overview of depression and theoretical models of its relationship to personality disorders . In N. R. Bockian (Hrsg.), Personality-guided psychology book series. Personality-guided therapy for depression (1. Aufl., S. 13 – 40). Washington DC: American Psychological Association.(2006).
b). Depression in avoidant personality disorder . In N. R. Bockian (Hrsg.), Personality-guided psychology book series. Personality-guided therapy for depression (1. Aufl., S. 209 – 226). Washington DC: American Psychological Association.(2013). Prävalenz von depressiver Symptomatik und diagnostizierter Depression bei Erwachsenen in Deutschland. Bundesgesundheitsbl, 56, 733 – 739. https://doi.org/10.1007/s00103-013-1688-3
(2011). Alters-und geschlechtspezifische Neunormierung der Fragen zur Lebenszufriedenheit (FLZM) für die Altersspanne von 14 bis 64 Jahre. Z Klin Psychol Psychother, 40, 172 – 178. https://doi.org/10.1026/1616-3443/a000099
(1993). Estimation and inference in econometrics. Oxford: Oxford University Press.
(2006). Taschenführer zur ICD-10-Klassifikation psychischer Störungen (3. Aufl.). Bern: Hans Huber.
(2017). Fostering self-compassion and loving-kindness in patients with borderline personality disorder: A randomized pilot study. Clin Psychol Psychother, 24, 278 – 286. https://doi.org/10.1002/cpp.2000
(2014). Comorbidity of personality disorders in mood disorders: a meta-analytic review of 122 studies from 1988 to 2010. J Affect Disord, 152 – 154, 1 – 11. https://doi.org/10.1016/j.jad.2013.08.023
(2007). Required sample size to detect the mediated effect. Psychol Sci, 18, 233 – 239. https://doi.org/10.1111/j.1467-9280.2007.01882.x
(2010). Compassion focused therapy: Distinctive features. CBT Distinctive Features. London: Routledge.
(2009). BDI-II Beck Depressions Inventar Revision: Manual. London: Pearson.
(2018). Introduction to mediation, moderation, and conditional process analysis: A regression-based approach (2. Aufl.). New York: Guilford Press.
(2000). Questions on life satisfaction (FLZM) – A short questionnaire for assessing subjective quality of life. Eur J Psychol Assess, 16, 150 – 159. https://doi.org/10.1027//1015-5759.16.3.150
(2011). Validierung einer deutschen Version der Self-Compassion Scale (SCS-D). Z Klin Psychol Psychother, 40, 115 – 123. https://doi.org/10.1026/1616-3443/a000088
(2018). How borderline personality characteristics affect adolescents’ life satisfaction: The role of rejection sensitivity and social relations. Eur J Dev Psychol, 15, 594 – 607. https://doi.org/10.1080/17405629.2017.1321983
(2013). Der Umgang mit sich selbst im Zusammenhang mit depressiven Störungen und erlebtem Affekt: Drei empirische Studien (Dissertation). Universität Zürich.
(2013). Self-compassion in depression: Associations with depressive symptoms, rumination, and avoidance in depressed outpatients. Behav Ther, 44, 501 – 513. https://doi.org/10.1016/j.beth.2013.04.004
(2016). The relationship of self-compassion and depression: Cross-lagged panel analyses in depressed patients after outpatient therapy. J Affect Disord, 202, 39 – 45. https://doi.org/10.1016/j.jad.2016.05.032
(2002). Personality and mood correlates of avoidant personality disorder. J Pers Disord, 16, 174 – 188.
(2003a). Self-compassion: An alternative conceptualization of a healthy attitude toward oneself. Self Identity, 2, 85 – 101. https://doi.org/10.1080/15298860309032
(2003b). The development and validation of a scale to measure self-compassion. Self Identity, 2, 223 – 250. https://doi.org/10.1080/15298860309027
(2017).
Self-compassion and psychological well-being . In J. Doty (Hrsg.), Oxford handbook of compassion science (S. 27 – 37). Oxford: Oxford University Press.(2014). Influence of personality on the outcome of treatment in depression: Systematic review and meta-analysis. J Pers Disord, 28, 577 – 593. https://doi.org/10.1521/pedi_2013_27_070
(2011). Construction and factorial validation of a short form of the self‐compassion scale. Clinical psychology & psychotherapy, 18 (3), 250 – 255. https://doi.org/10.1002/cpp.702
(2020). Examining the relationship between personality disorder traits and inhibitory / initiatory self-control and dimensions of self-compassion. Psychol Stud, 65, 381 – 393. https://doi.org/10.1007/s12646-020-00582-8
(2019). Effectiveness of mindfulness based cognitive behavior therapy on life satisfaction, and life orientation of adolescents with depression and suicidal ideation. Asian J Psychiatry, 39, 58 – 62. https://doi.org/10.1016/j.ajp.2018.12.001
(2011). Prevalence and clinical course of depression: A review. Clin Psychol Rev, 31, 1117 – 1125. https://doi.org/10.1016/j.cpr.2011.07.00
(2000). The rank-order consistency of personality traits from childhood to old age: A quantitative review of longitudinal studies. Psychol Bull, 126, 3 – 25. https://doi.org/10.1037/0033-2909.126.1.3
(2002). Personality disorders and the duration of depressive episode: a retrospective study. J Pers Disord, 16, 293 – 303. https://doi.org/10.1521/pedi.16.4.293.24129
(Hrsg.). (2001). Diagnostisches und statistisches Manual psychischer Störungen: DSM-IV; übersetzt nach der vierten Auflage des diagnostic and statistical manual of mental disorders der American Psychiatric Association (3., unveränd. Aufl.). Göttingen: Hogrefe.
(2017). Self-compassion mediates the relationship between mindfulness and borderline personality disorder symptoms. J Pers Disord, 30, 1 – 19. https://doi.org/10.1521/pedi_2017_31_331
(1992). Comorbidity of personality disorders and depression: Implications for treatment. J Consult Clin Psychol, 60, 857 – 868. https://doi.org/10.1037/0022-006X.60.6.857
(2015). Sexuelle Probleme, sexuelle Zufriedenheit und Lebenszufriedenheit bei Patientinnen und Patienten mit einer Borderline-Persönlichkeitsstörung. Z Sex Forsch, 28, 121 – 131. https://doi.org/10.1055/s-0035-1553075
(2011). Relationship of personality disorders to the course of major depressive disorder in a nationally representative sample. Am J Psychiatry, 168, 257 – 264. https://doi.org/10.1176/appi.ajp.2010.10050695
(2006). Heightened subjective experience of depression in borderline personality disorder. J Pers Disord, 20, 307 – 318. https://doi.org/10.1521/pedi.2006.20.4.307
(1993). Das Verhaltensdiagnostiksystem VDS: Von der Anamnese zum Therapieplan; Problemanalyse, Zielanalyse, Therapieplan; Handbuch (2. Aufl., 1. Nachdr). München: Cip-Medien.
(1998). Persönlichkeit und Persönlichkeitsstörung. Eine empirische Untersuchung der VDS-Persönlichkeitsskalen. Psychotherapie, 3, 46 – 56.
(2017). The phenomenology of self-critical thinking in people with depression, eating disorders, and in healthy individuals. Psychol Psychother, 90, 751 – 769. https://doi.org/10.1111/papt.12137
(2020). Dimensional investigation of individual differences in personality disorder traits based on the three-dimensional model of personality self-regulation. Curr Psychol, 1 – 13. https://doi.org/10.1007/s12144-020-01031-5
(2012). Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990 – 2010: A systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2163 – 2196. https://doi.org/10.1016/S0140-6736(12)61729-2
(2015). Emotion regulation in borderline personality disorder: the role of self-criticism, shame, and self-compassion: (commentary on Emotional processing in a ten-session general psychiatric treatment for Borderline Personality Disorder: A case study). Personal Ment Health, 9, 84 – 86. https://doi.org/10.1002/pmh.1290
(2009). The impact of avoidant personality disorder on psychosocial impairment is substantial. Nord J Psychiatry, 63, 390 – 396. https://doi.org/10.1080/08039480902831322
(2019). Effectiveness of self-compassion related therapies: A systematic review and meta-analysis. Mindfulness, 10, 979 – 995. https://doi.org/10.1007/s12671-018-1037-6
(2020). How to assess recovery in Borderline Personality Disorder: Psychosocial functioning and satisfaction with life in a sample of former dbt study patients. J Pers Disord, 34, 289 – 307. https://doi.org/10.1521/pedi_2018_32_394
(2015). The relationship between self-compassion and well-being: A meta-analysis. Appl Psychol Health Well-Being, 7, 340 – 364. https://doi.org/10.1111/aphw.12051



