Vergleich von Clomethiazol und Oxazepam im Alkoholentzug
Abstract
Zusammenfassung:Zielsetzung: Vergleich von Clomethiazol mit Oxazepam im Alkoholentzug im Hinblick auf die Inzidenz von Delirien und Krampfanfällen, die Reduktion der Entzugssymptome und die Nebenwirkungen. Methodik: Multizentrische, offene Studie. Zunächst wurden alle Patienten scoregesteuert gemäß der Hamburger Alkoholentzugs-Skala (HAES) mit Oxazepam (n= 202) entzogen, danach mit Clomethiazol (n= 218). Es wurden Patienten mit aktuell schweren Entzügen (mind. 50 mg Oxazepam / 10 Kps. Clomethiazol / 24h) und / oder Komplikationen eingeschlossen. Ergebnisse: In der Oxazepam-Gruppe traten mit 3 gegenüber 1 Delirien und 3 gegenüber 2 Krampfanfällen mehr Komplikationen auf als in den Clomethiazol-gestützten Entzügen (n. s.). Die vegetativen Scorepunkte sanken unter beiden Medikamenten etwa gleich stark. Unter Clomethiazol traten signifikant mehr Nebenwirkungen auf als unter Oxazepam. Schlussfolgerungen: Weder für die Prävention von Delirien und Krampfanfällen noch für die Kupierung der vegetativen Entzugssymptome ließ sich eine eindeutige Überlegenheit eines der beiden Medikamente nachweisen. Allerdings ergaben sich starke Hinweise für ein besseres Nebenwirkungsprofil von Oxazepam. Obwohl nur schwere Entzüge in die Studie eingeschlossen wurden, traten Delire nur bei 1,0 % der Patienten auf, Krampfanfälle bei 1,2 %. Das in der Studie verwendete Entzugskonzept mit der Hamburger Alkoholentzugs-Skala kann daher als eine sehr sichere Methode angesehen werden.
Abstract:Aims: Comparison of clomethiazole with oxazepam in alcohol withdrawal regarding to incidence of delirium and seizures, reduction of withdrawal symptoms and side effects. Methodology: Multicenter, open-label trial. Initially all patients were withdrawn according to the Hamburg alcohol withdrawal scale (Hamburger Alkohol-Entzugsskala [HAES]) with oxazepam (n= 202), then with clomethiazole (n= 218). Only patients with severe withdrawals (at least 50 mg oxazepam or 10caps. Clomethiazole / 24h) and/or complications were included. Results: In the oxazepam-assisted withdrawals more complications occurred with 3 versus 1 delirium and 3 versus 2 seizures than in the clomethiazole-assisted withdrawals (n. s.). Vegetative score points dropped about equally under both drugs. Clomethiazole had significantly more side effects than oxazepam. Conclusions: Neither for the prevention of delirium and seizures nor for the reduction of vegetative withdrawal symptoms could a clear superiority of one of the two drugs be proven. However, there was strong evidence for a better side effect profile of oxazepam. Although only severe withdrawals were included in the study, delirium occurred in only 1.0 % of patients, seizures in 1.2 %. The withdrawal concept used in the study with the Hamburg alcohol withdrawal scale can therefore be regarded as a very safe method.
Einleitung
Von den 18- bis 64-Jährigen in Deutschland hatten 2018 rund 3 Millionen eine alkoholbezogene Erkrankung (Alkoholmissbrauch 1,4 Millionen; Alkoholabhängigkeit 1,6 Millionen; Atzendorf, Rauschert, Seitz, Lochbühler & Kraus, 2019). Insoweit überrascht es nicht, dass Alkoholabhängigkeit die häufigste Krankenhausdiagnose bei Männern ist und rund 323 000 Patienten sich jährlich mit der Hauptdiagnose F10 nach ICD-10 vollstationär in deutschen Krankenhäusern befinden (Schelhase, 2015; Statistisches Bundesamt, 2017) bzw. 24,5 % der Alkoholabhängigen in Deutschland sich mind. 1x innerhalb eines Jahres in irgendeiner stationären Krankenhausbehandlung befindet (Rumpf, Meyer, Hapke, Bischof & John, 2000). Ein fachgerechter Alkoholentzug ist somit von großer gesundheitspolitischer Bedeutung.
Alkohol hat einen inhibitorischen Effekt auf NMDA-Rezeptoren, reduziert also die exzitatorische glutamaterge Transmission. Auf GABA-A-Rezeptoren hat Alkohol hingegen einen agonistischen Effekt. Durch längere Alkoholexposition werden die NMDA-Rezeptoren hoch- und die GABA-A-Rezeptoren herunterreguliert, was zur Toleranz führt. Kommt es nun zu einer schnellen Reduktion bzw. Beendigung des Konsums, hat das eine erhöhte NMDA-Transmission und eine erniedrigte GABAerge Aktivität zur Folge. Die Folge ist das Einsetzen klinischer Alkoholentzugssymptome, in der Regel etwa 12 Stunden nach Beendigung der Alkoholaufnahme (Schmidt & Rist, 2006).
Bereits bis 1976 wurden über 135 verschiedene Medikamente im Alkoholentzug untersucht (Müller-Spahn & Buchheim, 1992). Noch heute sind die Effektivität und die Kosten-Nutzen-Relation vieler pharmakologischer Maßnahmen unklar, wie ein Cochrane-Review zur Behandlung des Alkoholentzugs von 2011 feststellt (Amato, Minozzi & Davoli, 2011). Nur bei 3 % der darin eingeschlossenen Studienergebnisse wurde die Evidenz als hoch bewertet, für 28 % als moderat, als niedrig für 48 % und sehr niedrig für 20 %. Weiterhin stellt der Review fest, dass zwar viele Studien durchgeführt worden sind, die meisten jedoch die besonders schweren Formen des Entzugs nicht eingeschlossen haben. Für zukünftige Studien empfehlen die Autoren besonders den Vergleich von Benzodiazepinen mit anderen Substanzen. Lutz und Batra (2010) halten in einem deutschsprachigen Artikel insbesondere Studien zum Vergleich von Clomethiazol mit Benzodiazepinen für wünschenswert.
Die AWMF-S3-Leitlinie „Screening, Diagnostik und Behandlung alkoholbezogener Störungen“ (DGPPN, 2021) empfiehlt als erste Wahl zum Alkoholentzug ein Benzodiazepin oder als gleichwertige Alternative Clomethiazol.
Zum Vergleich von Clomethiazol mit Oxazepam sind zwei relevante Studien vorgelegt worden. In der 2010 vorgelegten Studie von de Millas et al. konnte kein signifikanter Unterschied zwischen beiden Medikamenten festgestellt werden. Als Schwächen der Studie ist zu nennen, dass zwar 419 Patienten Clomethiazol erhielten, aber nur 141 Patienten Oxazepam. Die Studienarme waren nicht randomisiert und es ist ein selection bias zu vermuten: Es gaben 64,5 % der Oxazepam-Patienten einen Benzodiazepin-Konsum in den letzten 30 Tagen an, dagegen nur 14,3 % der Clomethiazol-Patienten. Außerdem gaben die Patienten der Clomethiazol-Kohorte im Durchschnitt einen stärkeren Alkoholkonsum an und hatten mehr Krampfanfälle in der Vorgeschichte (de Millas, Ganzer, Kuhn & Haasen, 2010; Ganzer, 2008). 2017 veröffentlichten Verthein et al. eine weitere Studie zum Vergleich von Clomethiazol mit Oxazepam. Der Oxazepam-Arm umfasste 249 Patienten, mit Clomethiazol wurden 204 Patienten behandelt. Im Gesamtscore zeigte sich ein leichter Vorteil für Oxazepam. Die Studie war jedoch ebenfalls nicht randomisiert. Am ersten Behandlungstag hatten die Clomethiazol-Patienten eine stärkere Ausprägung der Entzugssymptome, was so interpretiert werden könnte, dass Clomethiazol eher Patienten mit einem zu erwartenden stärkeren Entzug verordnet wurde (Verthein et al., 2017).
Alkoholentzug symptomgesteuert vorzunehmen, wurde 1994 von Saitz et al. vorgeschlagen (Kattimani & Bharadwaj, 2013; Saitz et al., 1994) und gilt heute als Standard (AWMF-S3-Leitlinie).
Die Hamburger Alkoholentzugs-Skala (HAES) wurde zu Beginn der 2000er Jahre von Holzbach entwickelt und seitdem in zahlreichen Kliniken eingeführt (siehe Kasten 1). 2016 wurden die Ergebnisse verschiedener Studien mit der Skala vorgestellt (Holzbach, Ihlow, Takla, Kemper & Naber, 2016).
Durch Erhebung anamnestischer Angaben und aktueller Entzugssymptome wird der Bedarf an Entzugsmedikation ermittelt. Es ist eine Anwendung sowohl mit Clomethiazol, als auch mit Oxazepam und mit Diazepam möglich. Ein Vorteil der Hamburger Alkoholentzugs-Skala gegenüber anderen Scores ist, dass sie mit nur 6 Items arbeitet. Damit wird sowohl die Fehleranfälligkeit als auch der zeitliche Aufwand der Score-Erhebung reduziert. Je nach Ausprägungsgrad der Kriterien werden Punkte vergeben. Für die Anzahl der Krampfanfälle und Delirien in früheren Entzügen werden bis zu 2 Punkte vergeben, für den Puls bis zu 4 Punkte, für den systolischen Blutdruck bis zu 5 Punkte, für Tremor, Schwitzen und Gesamteindruck jeweils bis zu 3 Punkte. Bei den Kriterien Anamnese, Puls und Blutdruck sind fixe Grenzwerte für die jeweilige Punktzahl vorgegeben, bei den übrigen drei Kriterien ist dies naturgemäß nicht möglich. Durch Addition der für diese einzelnen Kriterien erhobenen Punkte wird der Gesamtscore errechnet. Der niedrigste mögliche Gesamtscore beträgt somit 0 Punkte, der höchstmögliche 20 Punkte. Die Dosierung der Medikation erfolgt nach Höhe des Gesamtscores: Bei 0–3 Punkten erhält der Patient keine Medikation, bei 4–6 Punkten erhält er 1 Kapsel Clomethiazol 192 mg bzw. 5 mg Oxazepam, und bei 6 oder mehr Punkten 2 Kapseln Clomethiazol (384 mg) bzw. 10 mg Oxazepam. Falls mehr als die Hälfte der Punkte durch erhöhte Blutdruckwerte zustande gekommen ist, werden 75μg Clonidin gegeben und die Entzugsmedikation um 1 Kapsel Clomethiazol bzw. 5 mg Oxazepam reduziert. Hat also z. B. ein Patient 7 Punkte im Gesamtscore, wovon 4 Punkte durch erhöhten systolischen Blutdruck zustande gekommen sind, erhält er nur 1 Kapsel Clomethiazol 192 mg bzw. 5 mg Oxazepam und zusätzlich 75μg Clonidin. Genauso werden bei einem Puls über 120/min 1 Kapsel Clomethiazol bzw. 5 mg Oxazepam durch 5 mg Bisoprolol ersetzt. Beträgt der Atemalkoholgehalt noch über 1 Promille, findet in der Regel keine Gabe der Entzugsmedikation statt, wovon jedoch in begründeten Fällen abgewichen werden kann. Bei 9 Punkten im Gesamtscore erfolgt die nächste Erhebung des Scores statt nach zwei bereits nach einer Stunde; bei mehr als 9 Punkten bereits nach 30 Minuten.
Methodik
Es nahmen die Alkoholentzugsstationen von sechs LWL-Kliniken teil: Gütersloh, Hemer, Lippstadt, Münster, Paderborn und Warstein. Das Vorgehen beim Entzug (z. B. Entzugsscore, Medikation, Begleitmedikation, Überwachungsintervalle, …) waren in den verschiedenen Kliniken unterschiedlich standardisiert. Einige Wochen vor Studienbeginn stellten alle Kliniken nach Schulung durch einen der Autoren auf einen einheitlichen Entzugs-Standard um (Messung mit der HAES, Messintervall, Zusatzmedikation – siehe Kasten 2).
- •Mindestens in den ersten 24h tagsüber mindestens zweistündlich Score erheben, nachts mindestens um 21:00, 24:00, 7:00 und einmal im Zeitraum zwischen 24:00 und 7:00.
- •Nach den ersten 24 Stunden Messungen je nach Entzugsstärke in zwei- bis fünfstündigem Abstand.
- •Vom Aufnahmetag bis maximal dritten Behandlungstag wird gemäß der über die HAES ermittelten Dosierungen behandelt.
- •Bei stabiler oder abnehmender Entzugsstärke Wechsel in ein festes Abdosierschema (Reduktion um tgl. 2 Kapseln Clomethiazol bzw. 10 mg Oxazepam)
- •Patienten, die in früheren Entzügen bereits mindestens einen Entzugskrampfanfall trotz Entzugsmedikation erlitten haben, erhalten 3×300 mg Valproinsäure täglich (bei Leberzirrhose Levetiracetam 500 mg 2x täglich) ab 0‰.
- •Patienten mit anamnestisch bereits 1–2 Delirien oder 1–3 Krampfanfällen oder mehr als 0,7 l Schnaps (40 %), 2,5 l Wein oder 6 l Bier pro Tag in der Woche vor Aufnahme erhalten zusätzlich 100 mg Thiamin oral oder i. v. (wg. des aufgrund hohen Alkoholkonsums erhöhten Risikos für Wernicke-Encephalopathie [S3-Leitlinie „Screening, Diagnostik und Behandlung alkoholbezogener Störungen“]).
- •Wer mindestens 3 Delire oder 4 Krampfanfälle in der Vorgeschichte hat, oder in der letzten Woche vor Aufnahme täglich mehr als 1,4 l Schnaps, 5 l Wein oder 12 l Bier getrunken hat, erhält mindestens an den ersten beiden Tagen je 500 ml Glucose 5 % mit 200 mg Thiamin sowie 1000 ml Vollelektrolytlösung i. v. (soll sicherstellen, dass Patienten nicht wg. Dehydrierung unzureichend vegetativ reagieren, was den Medikationsbedarf im HAES unterschätzen würde. Cave: Thiamin-Bedarf steigt bei Glucose-Verstoffwechselung). HAES-Messung stündlich, zwischen 24:00 und 6:00 zweistündlich.
Die Einschlusskriterien waren:
- •Alter 18 Jahre und älter
- •Alkoholabhängigkeit
- •mindestens 10 Kps. Clomethiazol bzw. 50 mg Oxazepam während eines Tages der Behandlung zwischen 0 – 24 Uhr und / oder Komplikation im Behandlungsverlauf (Delir, Krampfanfall).
Als Ausschlusskriterien wurde festgelegt:
- •Fehlende Einverständniserklärung
- •zum Zeitpunkt der Einverständniserklärung keine freiwillige Behandlung
- •Substitution bei Opiat-Abhängigkeit
- •Entzug von weiterer Substanz außer THC
- •Unzureichende Deutschkenntnisse
- •Schwerwiegende weitere psychische Erkrankung, die mit der Studienteilnahme interagiert
- •Genuine Epilepsie
- •Bei Aufnahme auf Antikonvulsivum eingestellt
- •Delir bei Aufnahme
- •Abbruch unter Entzugs-Medikation bzw. bis 1 Tag nach letzter Gabe, sofern bis dahin keine Komplikation aufgetreten ist.
Da bei leichten Entzügen kein großer Unterschied zwischen den Präparaten zu erwarten war, wurden, um die Zahl der benötigten Fälle zu reduzieren, nur Patienten mit aufgetretenen Komplikationen oder schwerem Entzugsverlauf (mindestens 10 Kapseln Clomethiazol à 192 mg [keine Verwendung von Distraneurin Mixtur®] bzw. 50 mg Oxazepam innerhalb von 24 Stunden) im aktuellen Entzug eingeschlossen. Die beim LWL-Forschungsinstitut angesiedelte Studie war multizentrisch, prospektiv und offen sequentiell angelegt. Eine (offen) randomisierte Vorgehensweise hätte bedeutet, dass alle Entzugspatienten zu Beginn der Entzugsbehandlung einer Randomisierung hätten zustimmen müssen, unabhängig davon, ob sie für eine Teilnahme an der Studie in Frage kommen (Einschlusskriterien für die Studie erst im Verlauf des aktuellen Entzuges zu überprüfen).
Zunächst wurden bis zum Erreichen der anvisierten 200 Patienten pro Behandlungsarm alle aufgenommenen Patienten unabhängig von einem möglichen Studieneinschluss mit Oxazepam behandelt, anschließend mit Clomethiazol, sofern keine Kontraindikationen vorlagen. Da sich zwischenzeitlich herausgestellt hatte, dass nicht bei allen in der Oxazepam-Kohorte rekrutierten Patienten die Einschlusskriterien beachtet worden waren, führten wir nach Abschluss der Clomethiazol-Rekrutierung noch einmal für einige Monate eine Nachrekrutierung mit Oxazepam durch.
Patienten, die im Rekrutierungszeitraum mehrfach in Entzugsbehandlung waren und dabei erneut die Einschlusskriterien erfüllten, wurden auch mehrfach in die Studie eingeschlossen.
Intervallskalierte abhängige Variablen wurden mit der einfaktoriellen Varianzanalyse ausgewertet. Für nominalskalierte Variablen wurde der Chi-Quadrat-Test nach Pearson verwendet, bei erwarteten kleinen Zellhäufigkeiten auch der exakte Test nach Fisher. Das Signifikanzniveau wurde mit p≤ 0,05 festgelegt.
Die Arbeitshypothesen waren:
Im Hinblick auf die Vermeidung von Delirien besteht eine Überlegenheit von Clomethiazol gegenüber Oxazepam (keine antidopaminerge Wirkung).
Im Hinblick auf die Vermeidung von Entzugs-Krampfanfällen besteht eine Überlegenheit von Oxazepam gegenüber Clomethiazol (geringere gabaerge Wirkung).
Mit Datum 15. März 2015 wurde von der zuständigen Ethikkommission der Ärztekammer Westfalen-Lippe und der Westfälischen Wilhelms-Universität unter dem Aktenzeichen AL 2015-005-f-s ein positives Ethik-Votum beschieden. Die Studie wurde nicht in einem Studienregister angemeldet. Die Aufklärung der potentiellen Studienteilnehmer erfolgte mündlich und schriftlich, das Einverständnis wurde schriftlich gegeben.
Ergebnisse
Im Studienzeitraum erfüllten insgesamt 769 Patienten die Einschlusskriterien. 130 konnten aufgrund von Ausschlusskriterien nicht eingeschlossen werden (s. Tabelle 1), bei 204 Patienten wurde der Studieneinschluss verpasst, weil z. B. Studienverantwortliche nicht vor Ort waren oder Patienten nicht rechtzeitig angesprochen wurden. Der Anteil in der Oxazepam-Gruppe ist besonders hoch, da hier auch Patienten subsumiert sind, die während der Clomethiazol-Rekrutierungsphase auf eigenen Wunsch Oxazepam erhielten, aber aufgrund einer Falschinformation der Kliniken nicht eingeschlossen wurden (da keine regelmäßigen Studien-Audits vor Ort erfolgten, fiel der Fehler zu spät auf). Komplikationen wurden aber auch bei diesen 204 Patienten festgehalten.
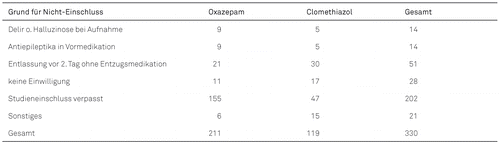
Im rund 2,5 Jahre dauernden Untersuchungszeitraum konnten insgesamt 420 Entzüge in die Studie eingeschlossen werden. Davon wurden die Patienten in 202 Fällen mit Oxazepam behandelt und in 218 Entzügen mit Clomethiazol.
Das durchschnittliche Alter der Patienten lag bei 48,0 Jahren (± 9,6), in der Oxazepam-Kohorte bei 47,3 Jahren (± 9,5), in der Clomethiazol-Kohorte bei 48,7 Jahren (± 9.7). Der Anteil weiblicher Patienten lag in der Oxazepam-Gruppe bei 11,9 %, in der Clomethiazol-Gruppe bei 9,6 % (vgl. Tabelle 2).
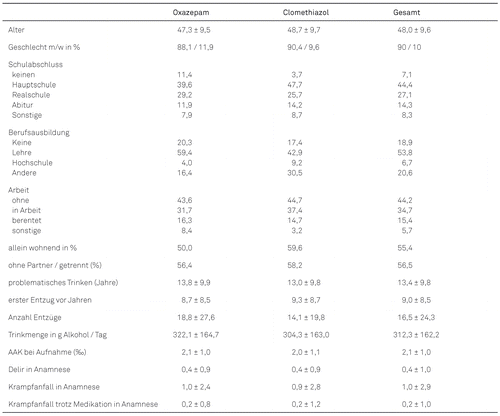
Ein problematischer Alkoholkonsum bestand in der Oxazepam-Kohorte seit 13,8 Jahren (± 9,9), der erste Alkoholentzug lag 8,7 Jahren (± 8,5) zurück, seitdem im Mittel 18,8 Entzüge (± 27,6). In der Clomethiazol-Gruppe „Alkoholproblem“ seit 13,0 Jahren (± 9,8), der erste Entzug lag 9,3 Jahre (± 8,7) zurück, seitdem 14,1 Entzüge (± 19,8).
In bisherigen medizinisch und medikamentös begleiteten als auch „kalten“ Entzügen hatten die mit Oxazepam behandelten Patienten durchschnittlich insgesamt 0,4 Delire (± 0,9) und 1,0 Krampfanfälle (± 2,4) entwickelt; unter Entzugsmedikation hatten sie durchschnittlich 0,2 Krampfanfälle in der Vorgeschichte (± 0,8). In der Clomethiazol-Kohorte waren es 0,4 Delire (± 0,9), 0,9 Krampfanfälle insgesamt (± 2,8) und 0,2 Krampfanfälle unter Entzugsmedikation (± 1,2).
Die durchschnittliche tägliche Trinkmenge in der Woche vor Entzugsbeginn lag in der Oxazepam-Kohorte bei 322,1 g (± 164,7), in der Clomethiazol-Gruppe bei 304,3 g Alkohol (± 163,0).
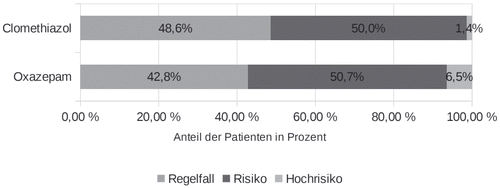
Die Patienten wurden abhängig von der Vorgeschichte (Anzahl an Deliren und Krampfanfällen in früheren Entzügen) und von der Trinkmenge in der letzten Woche vor Aufnahme in drei Risikogruppen eingeteilt: Regelfall, Risiko und Hochrisiko. Die Verteilung der Studienpatienten auf die drei Risikogruppen ist in Abbildung 1 aufgezeigt. Dabei waren die Patienten der Oxazepam-Kohorte signifikant höher eingestuft worden als die Patienten der Clomethiazol-Kohorte (Chi-Quadrat Pearson p=0,035 df3).
Die erfassten Laborparameter (GGT, MCV und Thrombozytenzahl) unterschieden sich zwischen den beiden Medikamentengruppen nicht signifikant.
Unter Komplikationen wurden Delire, Entzugskrampfanfälle und notwendige Verlegungen in eine internistische Abteilung verstanden. Mindestens eine dieser Komplikationen trat auf bei 7 von 202 Patienten mit Oxazepam (3,4 %) und bei 4 von 218 Patienten mit Clomethiazol (1,8 %). Der Unterschied für die einzelnen Komplikationen als auch die Summe an Patienten mit Komplikationen ist zwischen den beiden Gruppen nicht signifikant (Chi-Quadrat nach Pearson; p= .230). Ein Delir bekamen dabei 3 Patienten mit Oxazepam und 1 Patient mit Clomethiazol. Einen Krampfanfall erlitten 3 Patienten mit Oxazepam und 2 Patienten mit Clomethiazol. Jeweils 1 Patient beider Gruppen musste wegen internistischer Komplikationen verlegt werden.
Die Effektivität in der Senkung der vegetativen Entzugssymptome kann gemessen werden anhand der Reduktion der Score-Punkte im Verlauf der Messungen, anhand des Bedarfs an Begleitmedikation und anhand der Behandlungsdauer.
Die Reduktion der mit der HAES gemessenen Entzugssymptome lässt sich anhand des HAES-Gesamtscores verfolgen. Dies ist in Abbildung 2 dargestellt.
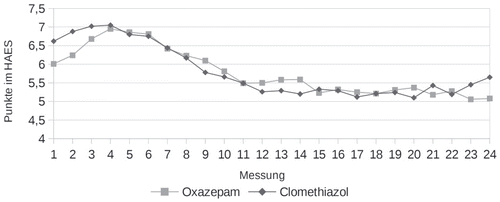
Dabei wird deutlich, dass in der Clomethiazol-Kohorte der Gesamtscore bei der ersten Messung, also noch vor der ersten Medikamentengabe, mit durchschnittlich 6,6 (±2,7) signifikant höher war als bei den mit Oxazepam behandelten Patienten, wo der Mittelwert bei 6,0 (±2,7) lag (Einfaktorielle ANOVA p=0,020 F=5,428 df412). Dieser Unterschied erklärt sich weder durch die Trinkmenge vor Aufnahme noch über den Atemalkohol bei Aufnahme (kein signifikanter Unterschied). Über die nachfolgenden Messungen kommt es in etwa zu einer Angleichung der Scorewerte zwischen beiden Medikamentengruppen, ohne dass ein eindeutiger Unterschied in der Senkung des Scores festzustellen wäre.
Die Differenzen im Gesamtscore zwischen den einzelnen Erhebungen (Differenz zwischen den Scorepunkten in 1. und 2. Erhebung, 2. und 3. Erhebung usw.) wurden für die ersten 11 Erhebungen berechnet und unterscheiden sich nicht signifikant zwischen den beiden Studienkohorten.
Bei erhöhtem Blutdruck wurde gemäß HAES Clonidin verabreicht, bei erhöhter Herzfrequenz Bisoprolol. Die Patienten der Oxazepam-Kohorte erhielten während des gesamten scoregesteuerten Entzugs (also ohne den Zeitraum des Abdosierung nach Festanordnung) im Mittel 50,5µg Clonidin (± 95,6). Die Patienten der Clomethiazol-Kohorte benötigten im Mittel 34,4µg (± 63,6) und damit signifikant weniger Clonidin (Einfaktorielle ANOVA p=0,042 F=4,181 df419). Der Bedarf an Bisoprolol war nicht signifikant unterschiedlich. In der Oxazepam-Kohorte lag er im Durchschnitt bei 0,9 mg (± 2,2), in der Clomethiazol-Kohorte bei durchschnittlich 1,3 mg (± 2,3).
Aufgrund von Entzugskrampfanfällen trotz Entzugsmedikation in vorausgegangenen Entzügen erhielten in der Clomethiazol-Gruppe 24,3 % Antikonvulsiva (22,9 % Valproat, 1,4 % Levetiracetam) und in der Oxazepam-Gruppe 27,9 % (22,4 % Valproat, 5,5 % Levetiracetam).
Die durchschnittliche stationäre Aufenthaltsdauer betrug in der Oxazepam-Kohorte 12,3 Tage (±8,1), in der Clomethiazol-Kohorte 11,8 Tage (±3,9). Der Unterschied ist nicht signifikant.
Einen Überblick über die Häufigkeit von Nebenwirkungen in den beiden Medikamentengruppen gibt Tabelle 3.
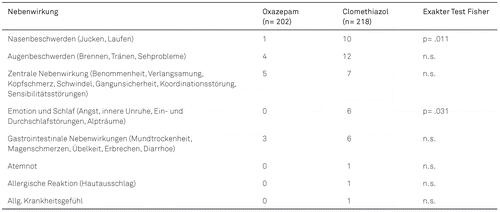
Zählt man die Patienten, die an mindestens einer Nebenwirkung litten, so sind dies 5,4 % der Patienten unter Oxazepam und unter Clomethiazol 14,2 %. Der Unterschied ist signifikant (Exakter Test Fisher p=0,003). Die Begleitmedikation hatte keinen signifikanten Einfluss auf die Nebenwirkungen.
Diskussion
Die aktuelle S3-Leitlinie „Screening, Diagnostik und Behandlung alkoholbezogener Störungen“ sieht Benzodiazepine und Clomethiazol im Alkoholentzug als gleichwertig an (DGPPN & DG-Sucht, 2021). Es fehlen allerdings entsprechende große Vergleichsstudien. Kliniker, die Benzodiazepine bevorzugen, argumentieren mit der besseren Verträglichkeit. Clomethiazol-Anwender sehen in „ihrer Substanz“ einen Vorteil bzgl. Blutdrucksenkung und Delir-Prophylaxe.
Da aufgrund der Literaturlage nur ein geringer Unterschied zwischen den beiden Substanzarten zu erwarten war, wurden in der vorliegenden Studie nur schwere Entzüge und Entzüge mit Komplikationen eingeschlossen. Die Komplikationsrate (Delir, Krampfanfall, Verlegung Innere) mit 3,5 % beim Oxazepam-Arm bzw. 1,8 % bei Clomethiazol fiel geringer aus, als bei der Literaturlage zu erwarten war, wobei die Unterschiede zwischen den einzelnen Komplikationsarten nicht signifikant waren. Dies stimmt mit den Ergebnissen anderer Studien überein, welche ebenfalls nicht die Überlegenheit eines Medikaments nachweisen konnten. So traten in einer 2017 von Verthein veröffentlichten Studie kein Krampfanfall und kein eindeutiges Delir auf. Lediglich 4 Fälle von Halluzinationen wurden beobachtet, davon 3 bei Patienten mit Oxazepam und einmal bei Patienten mit Clomethiazol (Verthein et al., 2017). Hier erfolgte allerdings auch keine Vorselektion von schweren Entzügen. In einer Studie von de Millas und Ganzer fanden sich signifikant mehr Komplikationen insgesamt (Delire und Krampfanfälle) unter den mit Clomethiazol behandelten Patienten. Unterteilte man in Delire und Krampfanfälle, seien die Unterschiede jedoch nicht mehr signifikant (Ganzer, 2008). Die Aussagekraft dieser Daten ist deutlich eingeschränkt, da die Studiengruppen nicht randomisiert waren und sich beispielsweise in der Clomethiazol-Kohorte signifikant mehr Krampfanfälle in der Vorgeschichte fanden. Da die Studie nicht randomisiert und kontrolliert ist, kommt de Millas zu dem Schluss, dass sie nicht zum Vergleich der Effektivität der Medikamente geeignet ist (de Millas et al., 2010). Weitere Studien verglichen Clomethiazol mit anderen Benzodiazepinen. So fanden Sychla, Gründer und Lammertz (2017) keinen signifikanten Unterschied zwischen Clomethiazol und Diazepam hinsichtlich des Auftretens von Entzugskomplikationen. Bei den mit Clomethiazol behandelten Patienten wurden jedoch weniger Antipsychotika als Begleitmedikation benötigt. Lucht et al. (2003) fanden ebenfalls kein signifikant unterschiedlich häufiges Auftreten von Entzugskomplikationen unter Clomethiazol und Diazepam. Insgesamt traten bei Lucht in 3,9 % der Entzüge Delire auf. Wie bereits in mehreren anderen neueren Studien (de Millas et al., 2010; Verthein et al., 2017) konnte auch bei dieser Studie die in der Literatur (Lutz & Batra, 2010; Manasco, Chang, Larriviere, Hamm & Glass, 2012; McKeon, Frye & Delanty, 2008) beschriebene hohe Prävalenz von Krampfanfällen und Delirien nicht bestätigt werden. Mögliche Erklärungsansätze für diese unterschiedlichen Prävalenzangaben wären für die Delirien die Unklarheit, ab welcher Ausprägung delirtypischer Symptome ein Delir diagnostiziert wird. Bei den unterschiedlichen Prävalenzen für Krampfanfälle ist die zusätzliche Medikation mit Valproinsäure zu bedenken, welche gemäß Studienstandard alle Patienten dieser Studie bekamen, die in früheren Entzügen trotz Entzugsmedikation einen Krampfanfall erlitten hatten.
Die niedrige Komplikationsrate spricht zum einen für die Hamburger Alkoholentzugs-Skala als ein Instrument, mit dem sicher die Entzugsmedikation gesteuert werden kann, aber auch für den bei der Studie verwendeten Entzugsstandard.
Schwerwiegende Nebenwirkungen traten weder unter Oxazepam noch unter Clomethiazol auf. Oxazepam zeigt insgesamt signifikant weniger Nebenwirkungen, was vor allem auf das vergleichsweise häufige Nasenjucken bzw. Naselaufen unter Clomethiazol zurückzuführen ist. In der Studie von de Millas und Ganzer traten Nebenwirkungen weniger häufig auf, nämlich in 5,0 % der Oxazepam-gestützten und in 3,1 % der Clomethiazol-gestützten Behandlungen. Der Unterschied zwischen beiden Medikamenten war nicht signifikant (Ganzer, 2008). Eventuell könnte die geringere Zahl an Nebenwirkungen damit zusammenhängen, dass in der Studie von Ganzer auf dem Erhebungsbogen definierte Nebenwirkungen vorgegeben waren, in dieser Studie dagegen als Freitext zu formulieren waren. Eine Ursache für die höhere Nebenwirkungsrate unter Oxazepam könnte sein, dass auf dem Erhebungsbogen bei Ganzer „Müdigkeit“ als Auswahlmöglichkeit für Nebenwirkungen aufgeführt war und häufig unter Oxazepam beobachtet wurde. Im Gegensatz dazu wurde im Freitext der vorliegenden Studie Müdigkeit nur sehr selten genannt, was damit zusammenhängen dürfte, dass Müdigkeit bzw. Sedierung mehr als erwünschte Hauptwirkung denn als unerwünschte Nebenwirkung angesehen wurden. Unter Clomethiazol wurden in dieser Studie häufig Nasenbeschwerden und Schlafstörungen als Nebenwirkungen angegeben. Beides findet sich unter den vorgegebenen Auswahlmöglichkeiten im Erhebungsbogen von Ganzer nicht. Zwar wäre hier eine Angabe unter „Sonstige“ möglich gewesen, jedoch wurde die Aufmerksamkeit bei der Erhebung möglicherweise vorwiegend auf die vorgegebenen Nebenwirkungen gelenkt. Weiterhin ist bei der Studie von de Millas und Ganzer auffällig, dass deutlich mehr Patienten von Clomethiazol auf Oxazepam wechselten als umgekehrt. Anzunehmen wäre, dass einige der betroffenen Patienten ihr Medikament aufgrund von unerwünschten Arzneimittelwirkungen wechselten. In der hier vorliegenden Studie konnte ein vermehrter Wechsel von Clomethiazol auf Oxazepam nicht bestätigt werden. Jedoch liegt hier möglicherweise eine Verzerrung dadurch vor, dass mutmaßlich viele Patienten auch in der Clomethiazol-Rekrutierungsphase von vornherein mit Oxazepam auf eigenen Wunsch hin behandelt wurden.
Kritisch ist zu dieser Studie in Versorgungskrankenhäusern anzumerken, dass 1/3 aller Patienten, die in die Studie hätten eingeschlossen werden sollen, nicht vollständig erfasst wurden. Rechnet man die Komplikationen der nicht eingeschlossenen Patienten hinzu, kamen in der Oxazepam-Kohorte (n= 202 + 156 6 Delirien (1,7 %) gegenüber 3 (1,1 %) der Clomethiazol-Kohorte (n= 218 + 48) vor; Krampfanfälle fanden sich 7 (2,0 %) unter Oxazepam und 5 (1,9 %) unter Clomethiazol.
Beide Studiengruppen waren im Schweregrad der Sucht vergleichbar. Bei den Oxazepam-Patienten fanden sich zwar mehr vorangegangene Delire, Krampfanfälle und Krampfanfälle unter Entzugsmedikation (n. s.). Auch die durchschnittliche Trinkmenge in der Woche vor Aufnahme war bei den Oxazepam-Patienten höher, ebenso der initiale Atemalkoholgehalt. Die dem Entzug vorangegangene Trinkphase war in der Oxazepam-Gruppe mit gut 26 im Vergleich zu knapp 23 Wochen ebenfalls länger. Andererseits war der erste, noch vor der ersten Medikamentengabe erhobene Score der mit Oxazepam behandelten Patienten signifikant niedriger als der der Clomethiazol-Patienten. Außerdem wiesen die mit Oxazepam behandelten Patienten etwas bessere initiale Laborwerte auf. Insgesamt kann darum von vergleichbaren Schweregraden der Alkoholerkrankung und des aktuellen Alkoholentzugs ausgegangen werden, sodass durch die methodisch bedingte Stratifizierung keine heterogenen Gruppen entstanden sind.
Williams und McBride stellten bereits 1998 in einem systematischen Review zur Alkoholentzugsmedikation schwere Mängel in den untersuchten Studien fest. Die Studienpopulationen seien unterdefiniert, schwer kranke Patienten seien in den meisten Studien ausgeschlossen worden, die Kontrollgruppen seien nicht vergleichbar, zusätzliche Medikation habe die Ergebnisse in einigen Studien beeinflussen können (Williams & McBride, 1998). Manasco et al. (2012) stellen in einer Übersichtsarbeit fest, es fehlten große, randomisierte kontrollierte Studien, die Benzodiazepine mit anderen Medikamenten vergleichen. Ähnlich äußern sich de Millas et al. (2010). Diesen Kritikpunkten beugt die vorliegende Studie zumindest teilweise vor durch klare Ein- und Ausschlusskriterien, durch den Einschluss gerade auch schwerer Entzüge, durch klare Vorgaben hinsichtlich der Medikation bei Hypertonie und Tachykardie und durch Erfassung zusätzlicher psychiatrischer Dauer- und Bedarfsmedikation.
Schlussfolgerung für die Praxis
- •Sowohl Oxazepam als auch Clomethiazol reduzieren Entzugssymptome effektiv und senken das Risiko für Krampfanfälle und Delir auf ein ähnliches, sehr niedriges Niveau
- •Der bei Klinikern bestehende Eindruck, dass Oxazepam besser vertragen wird, hat sich bestätigt
Besonderer Dank gilt den beteiligten Stationsteams, die bereit waren ihre bisherige Vorgehensweise bei Alkoholentzügen zugunsten dem einheitlichen Entzugsstandard unter Verwendung der HAES anzupassen.
Literatur
(2011). Efficacy and safety of pharmacological interventions for the treatment of the Alcohol Withdrawal Syndrome. Cochrane Database of Systematic Reviews, 2011 (6), CD00853715.
(2019). Gebrauch von Alkohol, Tabak, illegalen Drogen und Medikamenten. Schätzungen zu Konsum und substanzbezogenen Störungen in Deutschland. Deutsches Ärzteblatt, 116 (35–36), 577–584.
(2010). Oxazepam versus clomethiazol in alcohol withdrawal treatment. European Addiction Research, 16, 179–184.
Deutsche Gesellschaft für Psychiatrie und Psychotherapie ,Psychosomatik und Nervenheilkunde (DGPPN) ,Deutsche Gesellschaft für Suchtforschung und Suchttherapie e. V. (DG-Sucht) . (2021). AWMF-S3-Leitlinie „Screening, Diagnostik und Behandlung alkoholbezogener Störungen“. Verfügbar unter: https://www.awmf.org/leitlinien/detail/ll/076-001.html(2008). Vergleich zwischen Oxazepam und Clomethiazol in der medikamentösen Behandlung des Alkoholentzugs. Dissertation, Medizinische Fakultät der Universität Hamburg.
(2016). Zwei Alkoholentzugsscores im Vergleich: Hamburger Alkoholentzugs-Skala (HAES) vs. Scoregesteuerte Alkoholentzugsbehandlung nach Rating durch das Pflegepersonal (SAB-P). Fortschritte der Neurologie Psychiatrie, 84, 83–87.
(2013). Clinical management of alcohol withdrawal: A systematic review. Indian Journal of Psychiatry, 22,100–108.
(2003). Alcohol withdrawal treatment in intoxicated vs non-intoxicated patients: a controlled open-label study with tiapride/carbamazepine, clomethiazole and diazepam. Alcohol Alcohol, 38,168–175.
(2010). Diagnostik und Therapie des Alkoholentzugssyndroms: Fokus auf Delirium tremens und Entzugskrampfanfall. Psychiatrische Praxis, 37, 271–278.
(2012). Alcohol Withdrawal. Southern Medical Journal, 105, 607–612.
(2008). The alcohol withdrawal syndrome. Journal of Neurology, Neurosurgery, and Psychiatry, 79, 854–862.
(1992). Diagnose, Differentialdiagnose und Therapie des Alkoholentzugssyndroms mit Delir. Intensivmedizin, 29, 61–66.
(2000). Inanspruchnahme suchtspezifischer Hilfen von Alkoholabhängigen und -missbrauchern: Ergebnisse der TACOS Bevölkerungsstudie. SUCHT, 46, 9–17.
(1994). Individualized treatment for alcohol withdrawal. JAMA, 272, 519–523.
(2015).
Statistische Krankenhausdaten: Diagnosedaten der Krankenhauspatienten 2015 . In J. Klauber, M. Geraedts & F. J. F. Wasem (Hrsg.), Krankenhausreport 2018 (S. 377–406). Stuttgart: Schattauer.(2006).
Sucht und Folgestörungen . In H. Förstl, M. Hautzinger & G. Roth (Hrsg.), Neurobiologie psychischer Störungen (S. 297–342). Heidelberg: Springer Medizin Verlag.Statistisches Bundesamt . (2017). Diagnosedaten der Patienten und Patientinnen in Krankenhäusern (einschl. Sterbe- und Stundenfälle) 2016. Verfügbar unter: https://www.destatis.de/DE/Themen/Gesellschaft-Umwelt/Gesundheit/Krankenhaeuser/_inhalt.html#sprg234206(2017). Comparison of clomethiazole and diazepam in the treatment of alcohol withdrawal syndrome in clinical practice. European Addiction Research, 23, 211–218.
(2017). Die Behandlung des Alkoholentzugs mit Oxazepam oder Clomethiazol – eine naturalistische Beobachtungsstudie. Psychiatrische Praxis, 45, 95–102.
(1998). The drug treatment of alcohol withdrawal symptoms: a systematic review. Alcohol Alcohol, 3, 103–115.



