Long COVID/PASC (Post Acute Sequelae of SARS-CoV-2 Infection)
V03.2021; zur freien Verfügung gestellt von mediX
Definition
In der «Praxis» werden Klinische Kurzstandards (KKS) veröffentlicht, die in Qualitätszirkeln einen Review-Prozess durchlaufen haben. Eingereicht werden können KKS unter https://www.editorialmanager.com/praxis, sie werden einem zusätzlichen Review unterzogen. Das aktuelle Factsheet wurde für die Anwendung innerhalb der mediX-Ärztenetzwerke, www.medix-guidelines.ch, erstellt. Sollten Sie anderer Meinung sein als hier berichtet, schreiben Sie uns unter [email protected].
- •Akuter Covid-19-Infekt: bis zu 4 Wochen
- •Anhaltend symptomatischer (prolongierter) COVID-19-Infekt: 4–12 Wochen
- •Post-COVID-19-Syndrom: anhaltende Beschwerden über 12 Wochen, die nicht durch eine alternative Diagnose erklärt sind.
- •«Long-COVID» ist der Überbegriff für die Symptome, die nach einer akuten COVID-19-Infektion persistieren oder auftreten, ab 4 Wochen
Prävalenz und Prognose
- •Etwa 10 (–30) % der an COVID-19-Erkrankten zeigen einen prolongierten Verlauf mit den unterschiedlichsten Symptomen. Die Daten variieren je nach Studie und Land auf Grund unterschiedlicher Einschluss- und Messkriterien massiv.
- •Gemäss letzter Querschnittanalyse dieser hoch-variablen Daten leiden mindestens 10 % der mit COVID-19 infizierten Personen unter mindestens einem 12 Wochen anhaltenden Symptom.
- •Die Wahrscheinlichkeit, ein Long-COVID-Syndrom zu entwickeln, ist unabhängig von der Schwere der akuten Infektion; auch spielt es keine Rolle, ob die Betroffenen hospitalisiert waren oder nicht. Es handelt sich um eine eigene Entität im Sinn einer Multisystemerkrankung.
- •Die Ursachen hierfür sind nicht geklärt. Ähnliche Verläufe sind auch bei anderen Coronaviren bekannt (SARS und MERS), und diese haben pathophysiologische Parallelen mit einem post-akuten COVID-19. Es werden immunologische/inflammatorische, latent anhaltende Virusaktivität und gerinnungstechnische Aspekte diskutiert.
- •Frauen und jüngere Personen (inklusive Kinder) scheinen etwas häufiger von länger anhaltenden Symptomen betroffen zu sein.
- •Symptome können, nach einer intial nach Abklingen des akuten Infekts beschwerdearmen oder sogar beschwerdefreien Zeit, wieder oder auch neu auftreten und im Verlauf schwanken. Die Ausprägung der Beschwerden kann durch bestimmte Trigger variieren (psychische oder köperliche Belastung, Menstruation, Hitze, Alkohol etc.).
- •Die meisten dieser Betroffenen erholen sich zwar langsam oder spontan mit ganzheitlicher Unterstützung, Ruhe, symptomatischer Behandlung und langsamer Steigerung der Aktivität. Schwerwiegende gesundheitliche Komplikationen sind sehr selten. Deshalb sollten Betroffene pragmatisch behandelt und Überdiagnostik sollte vermieden werden.
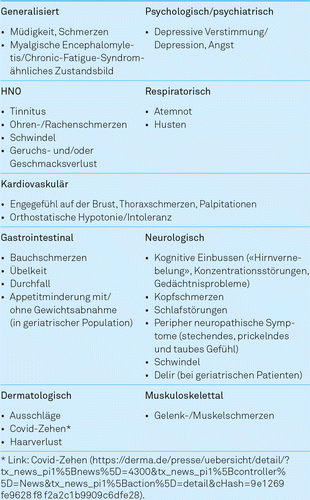
Mögliche Symptome
Die Symptome nach akutem COVID-19 sind sehr unterschiedlich und weitreichend (Tabelle 1). In den Studien wurden bisher 205 verschiedene Symptome von 10 verschiedenen physiologischen Regionen / Organregionen beschrieben. Die am häufigsten berichteten Symptome umfassen (nicht abschliessend) sind in Tabelle 1 aufgeführt.
Warnsignale für weitere Abklärungen
- •Schwere Hypoxie oder Sauerstoffentsättigung während körperlicher Belastung
- •Zeichen einer schweren Lungenkrankheit
- •Kardiale Thoraxschmerzen
- •Multisystem Inflammatory Syndrome (bei Kindern)
- •Im Verlauf neu auftretende, lang anhaltende, sich nicht verbessernde oder verschlechternde kardiale, respiratorische oder neurologische Symptome
Empfohlene Basis-Diagnostik
- •Labor: Blutbild, Leberwerte, Kreatinin, CRP
- •Bei Müdigkeit/Niedergeschlagenheit: Ferritin, BNP, TSH
- •Bei thorakalen Beschwerden zusätzlich Troponin, allenfalls D-Dimere. Hinweis: Diese Parameter können im Rahmen eines postinfektiösen Geschehens falsch-positiv ausfallen, aber ein negatives Resultat kann die klinische Unsicherheit reduzieren.
- •Thorax-Röntgen: 12 Wochen nach akuter Infektion, bei anhaltenden pulmonalen Symptomen und wenn bisher noch keines angefertigt wurde
- •Allenfalls Belastungstoleranztest in der Praxis mit Pulsoxymetrie, angepasst an die Fähigkeiten der Patientinnen und Patienten (z. B. 1-Minute-Sit-to-Stand-Test, 40 Schritte gehen so zügig wie möglich), Messprotokoll führen mit Skala für Atemnot, Herzfrequenz und Sauerstoffsättigung
- •EKG bei kardiovaskulären Beschwerden
Beratung Betroffener ohne Warnsignale
- •Die Betroffenen mit einem neuen Covid-19-Infekt oder anhaltenden Beschwerden mündlich oder schriftlich über mögliche Symptome informieren und beruhigend auf sie einwirken.
- •Es gibt aktuell keine etablierte Therapie gegen Long Covid. Vitamine oder Supplemente haben keinen oder sogar einen schädlichen Effekt.
- •Betreffend Erholungszeit informieren, dass diese individuell sehr unterschiedlich ausfällt, dass aber die meisten Symptome nach 12 Wochen abklingen
- •Die Wahrscheinlichkeit, ein Long-Covid-Syndrom zu entwickeln, steht in keinem Zusammenhang mit der Schwere der akuten Infektion und ist auch unabhängig davon, ob man hospitalisiert war oder nicht.
- •Wenn neue oder anhaltende Symptome auftreten, können sie sich unvorhersehbar ändern.
Selbstmanagement
- •Realistische Ziele setzen
- •Beratung, wohin sich die Patientin/der Patient wenden kann/soll, wenn sie/er Sorgen wegen der Symptome hat oder Unterstützung im Selbstmanagement braucht (krankenhausexterne Hilfe und Pflege [Spitex], finanzielle Unterstützung, Selbsthilfegruppen, Online-Foren, Apps empfehlen, siehe auch Links unten).
- •Unterstützung bieten in der Diskussion mit Vorgesetzten und Schulen über die Rückkehr zur gewohnten Lebensweise, phasenweise Wiedereinstieg ermöglichen
- •Über Warn-Symptome aufklären, wann eine Ärztin/ein Arzt konsultiert werden sollte
- •«Shared Decision Making» anwenden zur Entscheidung, ob der spontane Verlauf der Beschwerden noch beobachtet werden kann oder ob weitere Untersuchungen indiziert sind (siehe Links)
- •Je nach Situation Feedback-Intervall definieren
Allenfalls den Betroffenen zur Monitorisierung und Objektivierung der pulmonalen Symptome auch unter Alltagsbelastungen ein Pulsoxymeter nach Hause geben – zusammen mit Puls- und Blutdruckmessung, je nach Symptomen. Klare Grenzwerte definieren, bei denen eine Vorstellung in der Arztpraxis indiziert ist. Wenn die Ruhe-Sättigung normal ist und der Belastungstest in der Praxis eine normale SpO2 zeigt, ist eine SpO2-Messung zu Hause nicht angezeigt, da diese die Betroffenen verunsichert und keinen zusätzlichen Nutzen bringt.
Mögliche Überweisungen/Links
- •Altea Netzwerk Lungenliga: https://www.altea-netzwerk.ch/
- •Fatigue Severity Scale, deutsche Version: http://lungenzentrumbern.ch/uploads/media/Muedigkeits_Skala__Fatigue_Severity_Scale_FSS_.pdf
- •Corona-Selbsthilfegruppen Schweiz: www.selbsthilfezuerich.ch, Corona-Video-Selbsthilfegruppen Schweiz, Energiemanagement-Schulung (EMS) für Menschen mit Fatigue: www.ergotherapie-impulse.ch
- •Spezialsprechstunden Long Covid (somatisch zentriert): Universitätsspital Zürich, Inselspital Bern
- •Atemübungen: https://www.youtube.com/watch?v=sUe8XAiKdFU, Atemübungen Heimprogramm (Inselspital Bern)
- •Royal College of Occupational Therapists. How to conserve your energy: Practical advice for people during and after having COVID-19: https://www.rcot.co.uk/conserving-energy
- •Chartered Society of Physiotherapy. Covid-19: The road to recovery activity planner: https://www.csp.org.uk/media/1265833
- •Mental Health Foundation. How to look after your mental health during the coronavirus outbreak: https://www.mentalhealth.org.uk/coronavirus
- •Verschiedene Rehabilitatsionkliniken in der ganzen Schweiz sind m Aufbauen spezialisierter stationärer Programme
Bibliografie
, COVID-19 symptoms: longitudinal evolution and persistence in outpatient settings. Ann Intern Med . 2020 . 2020:M20–5926. doi: 10.7326/M20-5926.
, Sequelae in adults at 6 months after COVID-19 infection. JAMA Netw Open. 2021;4(2):e210830.
, Estimating the burden of post-COVID-19 syndrome in a population-based cohort study of SARS-CoV-2 infected individuals: Implications for healthcare service planning. (Zürcher Kohortenstudie). 2021. (Zürcher Kohortenstudie); https://www.medrxiv.org/content/10.1101/2021.02.27.21252572v1; letzter Zugriff: 06.04.2021.
, Persistent poor health post-COVID-19 is not associated with respiratory complications or initial disease severity. Ann Am Thorac Soc. 2021. doi: 10.1513/AnnalsATS. 202009-1175OC.
NICE . COVID-19 rapid guideline: managing the long-term effects of COVID-19. 2020. https://www.nice.org.uk/guidance/ng188; letzter Zugriff: 06.04.2021.. Management of post-acute covid-19 in primary care. BMJ 2020;370:m3026. http://dx.doi.org/10.1136/bmj.m3026; letzter Zugriff: 06.04.2021.
National Institute fo r Health Research : Living with Covid19. Second Review. NIHR, March 2021, DOI: 10.3310/temedreview_45225.



